《支气管哮喘基层合理用药指南》
时间:2022-10-28 11:59:24 热度:37.1℃ 作者:网络
支气管哮喘
支气管哮喘(简称哮喘)临床上表现为反复发作的喘息、气急、胸闷、咳嗽等症状,常在夜间和/或清晨发作、加剧,同时伴有可变的气流受限。哮喘是一种异质性疾病。《支气管哮喘基层合理用药指南》主要针对用药目的、禁忌证、不良反应及药物的用法用量以及药物代谢动力学、特殊人群用药及药物的相互作用等内容,为基层医疗工作者提供参考和指导。
01诊断与鉴别诊断
哮喘的诊断应根据临床表现及提示可变气流受限的一些辅助检查等,综合分析确定。根据以下一些临床特征,并排除其他疾病时可诊断为哮喘。
1. 临床表现:
(1)反复发作喘息、气急,伴或不伴胸闷或咳嗽,夜间及晨间多发,常与接触变应原、冷空气、物理或化学性刺激以及上呼吸道感染、运动等有关。
(2)发作时双肺可闻及散在或弥漫性哮鸣音,呼气相延长。
(3)上述症状和体征可经治疗缓解或自行缓解。
2. 辅助检查:
(1)支气管舒张试验:
吸入支气管舒张剂后第1秒用力呼气容积(FEV1)增加>12%,且其绝对值增加>200 ml。
(2)呼气流量峰值(PEF)及其变异率测定:连续2 周或以上监测PEF,平均每日昼夜PEF变异率>10%。
(3)支气管激发试验阳性。
3. 鉴别诊断:
哮喘应与左心功能不全、慢性阻塞性肺气肿、上气道阻塞性病变、支气管扩张、嗜酸细胞肉芽肿性血管炎、变应性支气管肺曲菌病等疾病相鉴别。
02疾病严重程度分层
哮喘根据临床表现可分为急性发作期、慢性持续期和临床缓解期。急性发作期根据症状、体征和辅助检查分为轻度、中度、重度和危重度4级;慢性持续期和临床缓解期属于非急性发作期,其严重度评估采用哮喘控制水平分级,分为良好控制、部分控制和未控制3个等级。非急性发作期的长期规范管理是哮喘治疗的重点。
03药物治疗原则
不同的分期、分级,哮喘的治疗不同,最终目标是既要达到当前控制,又要降低未来风险。急性发作期和慢性持续期的治疗目标不同:急性发作期治疗目标主要为尽快缓解症状、解除气流受限和改善低氧血症。慢性持续期治疗目标在于达到哮喘症状的良好控制,维持正常活动水平,尽可能减少急性发作、肺功能不可逆损害和药物相关不良反应的风险。
哮喘急性发作期治疗原则是去除诱因,根据严重程度不同,给予相应治疗方案,如使用支气管扩张剂、合理氧疗、适时足量全身使用糖皮质激素。
哮喘慢性持续期的长期治疗主要以药物吸入治疗为主,强调规律用药,应遵循分级治疗和阶梯治疗的原则。
根据哮喘病情严重程度和控制水平选择相应的5级方案(表1),大部分哮喘患者根据病情评估,治疗方案可从第2级或第3级治疗开始,各治疗级别方案中都应该按需使用缓解药物以迅速缓解症状,规律使用控制药物以维持症状的控制。根据疾病控制水平和风险因素水平等,采取升级或降级治疗。常见哮喘的药物治疗推荐见表2。
表1 支气管哮喘的长期(阶梯式)治疗方案
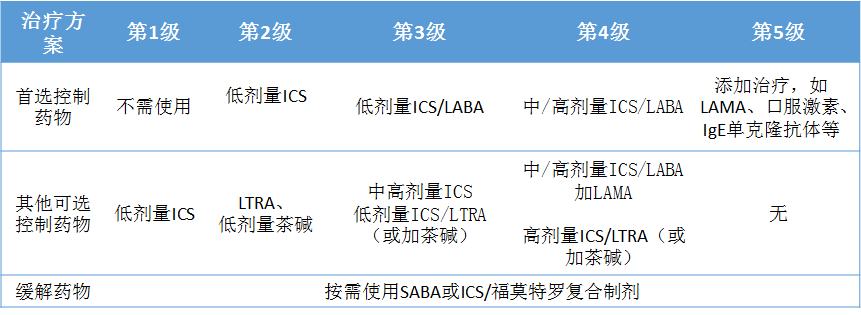
表2 支气管哮喘的治疗药物推荐

升级治疗:如果使用当前治疗方案不能使哮喘得到控制,并排除和纠正影响哮喘控制的因素(如吸入方法不正确、依从性差、持续暴露于触发因素、存在合并症、诊断错误等)后,治疗方案应该升级直至达到哮喘控制为止。
降级治疗:当哮喘症状良好控制且肺功能稳定至少3个月后,治疗方案可考虑降级。选择合适时机才能进行降级治疗,避开呼吸道感染、妊娠、旅游等;每一次降级治疗都应视为一次试验,使患者参与到治疗中,记录哮喘状态(症状控制、肺功能、危险因素),书写哮喘行动计划,密切观察症状控制情况、PEF变化,并定期随访;通常每3个月减少吸入性糖皮质激素(ICS)剂量25%~50% 是安全可行的。
另外,正确选择及使用吸入装置是哮喘药物治疗中至关重要的环节。吸入装置操作比较复杂,装置使用错误非常普遍,患者依从性不佳也是很大的问题,将直接影响治疗的效果。因此,对哮喘药物治疗还需重视患者的用药教育及全程管理。
详细药物规格、用法用量、使用注意、禁忌、不良反应处理,可查看指南全文。


