【第十三届江西省心血管病高峰论坛】心肌病与微循环障碍
时间:2022-12-09 12:00:26 热度:37.1℃ 作者:网络
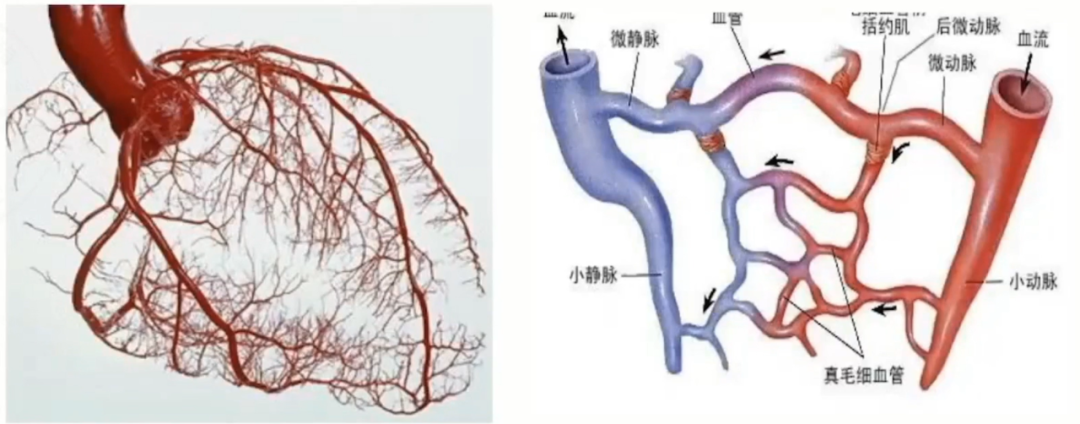
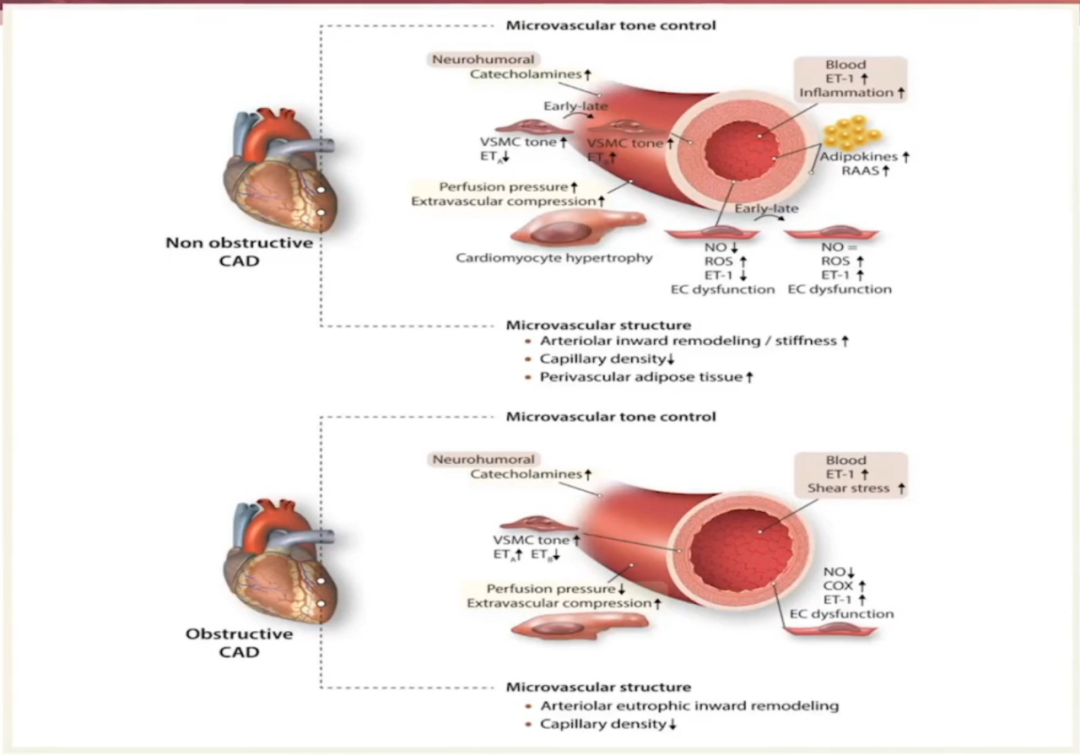
冠脉微循环障碍与血管功能和结构性改变相关,主要包括冠状动脉没有阻塞的微循环障碍和冠状动脉有阻塞的微循环障碍。
2007年New England Journal of Medicine杂志发表关于冠脉微循环障碍临床主要分为四大类:
1.没有阻塞性CAD和心肌疾病的冠脉微循环障碍
这种类型代表了传统冠状动脉危险因素(吸烟、高血压、高脂血症、糖尿病和胰岛素抵抗状态)的功能对应物。这种类型的心肌疾病至少有一部分是可逆的,冠状动脉血流储备也可以作为评估旨在减少危险因素负担的治疗效果的表面门端点。
2.患有心肌疾病时的冠脉微循环障碍
源于冠脉负性重构,可以通过有创或无创检查CFR,严重可以导致心肌缺血。具独立预测价值。尚未清楚药物治疗是否可以逆转。在原发性心肌病(扩张型、肥厚型心肌病)或继发性心肌病(高血压、瓣膜病导致的心肌病)均可见。
3.存在阻塞性CAD时的冠脉微循环障碍
这种类型可能发生在稳定型CAD或急性冠状动脉综合征的背景下,伴有或不伴有ST段抬高,可由许多因素维持。它比前两种类型更难识别,可通过使用综合方法来识别,该方法考虑到临床背景,使用侵入性和非侵入性技术相结合。
4.潜在的冠脉微循环功能紊乱
这种类型发生在冠状动脉再通后,似乎主要是由血管收缩或远端栓塞引起的。它可以通过使用有创或无创手段,在冠状动脉血流储备减少的基础上进行识别,在血管重建后的几周内似乎会自动恢复。
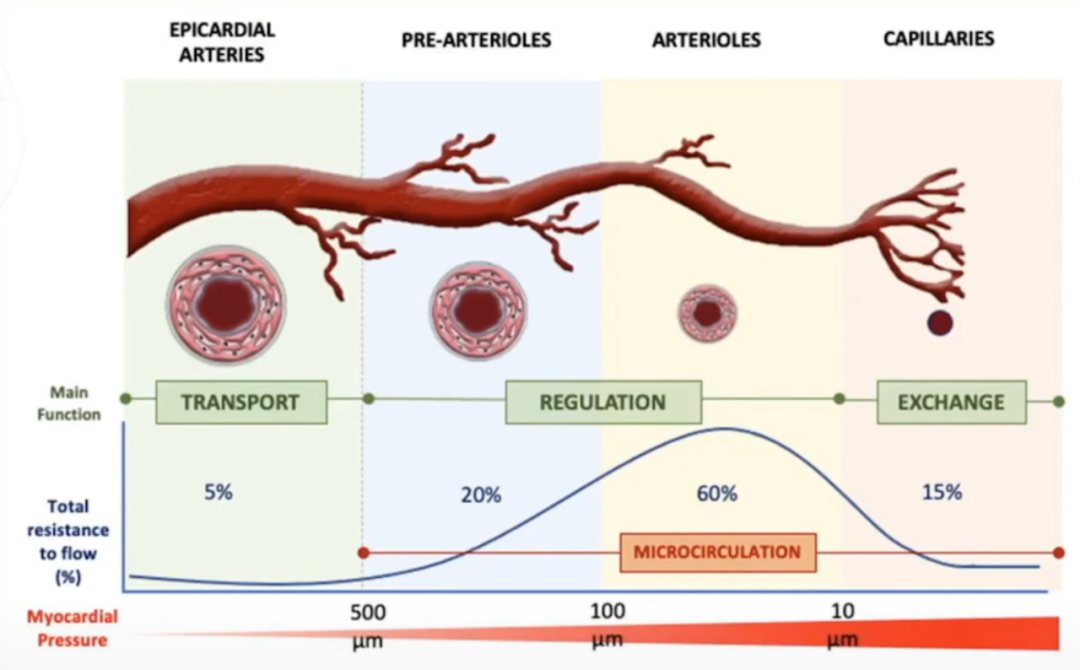
二、冠状动脉微循环测量
微循环测量要求在微循环达到最大充血状态下进行,腺苷是最常用药物。
腺苷静脉滴注是目前公认的诱发充血反应的标准方法,标准滴注速率为140μg/(kg·min)。一般在滴注后60s左右腺苷作用达到高峰,停药后约60s作用消除。
静脉输注推荐采用中心静脉(肘正中或股静脉)(手背静脉不能作为给药替代途径),建议用18G针头经高流速静脉输液泵待续恒速给药。
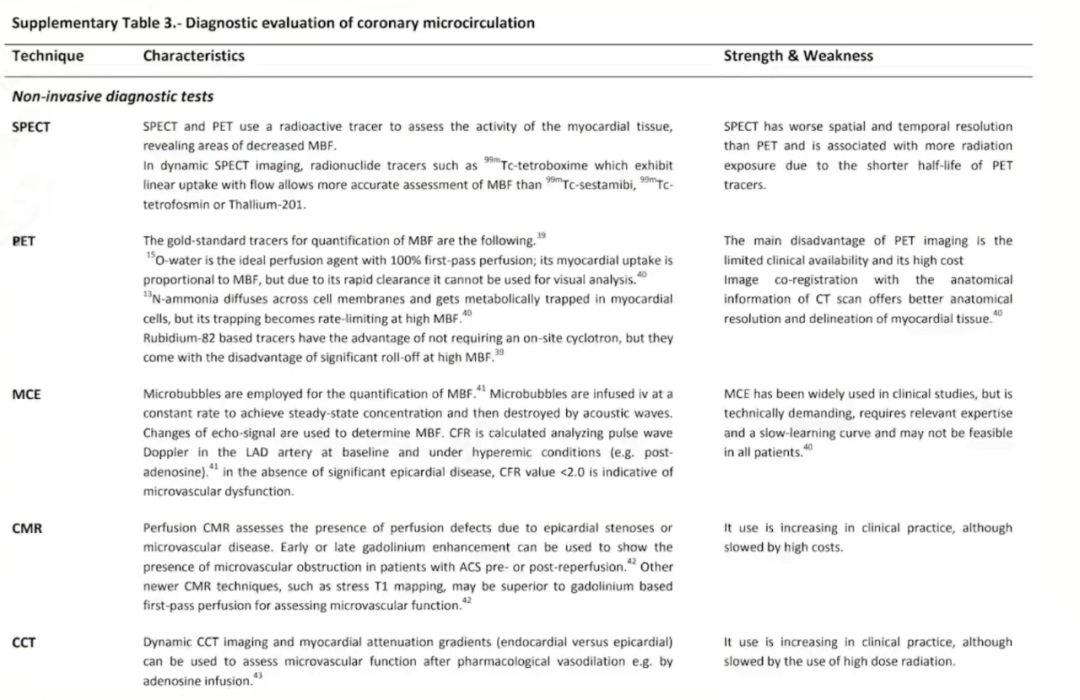
目前关于冠状动脉微循环测量无创的方法主要有,SPECT、PET、MCE、CMR、CCT,优点是无创、可测量多次,但分辨率低、耗时较长、医疗资源紧张。
目前关于冠状动脉微循环测量有创的方法主要有,Coronary angiography、Doppler-flow wire、CFR、Thermodilution、IMR,优点是客观准确、可定量分析。
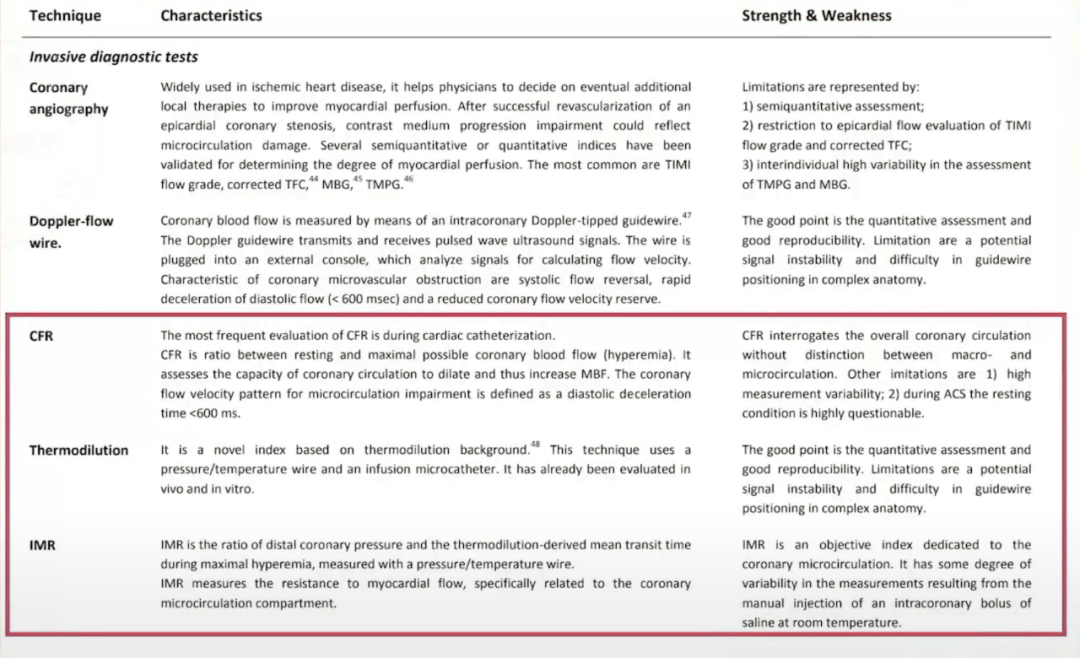
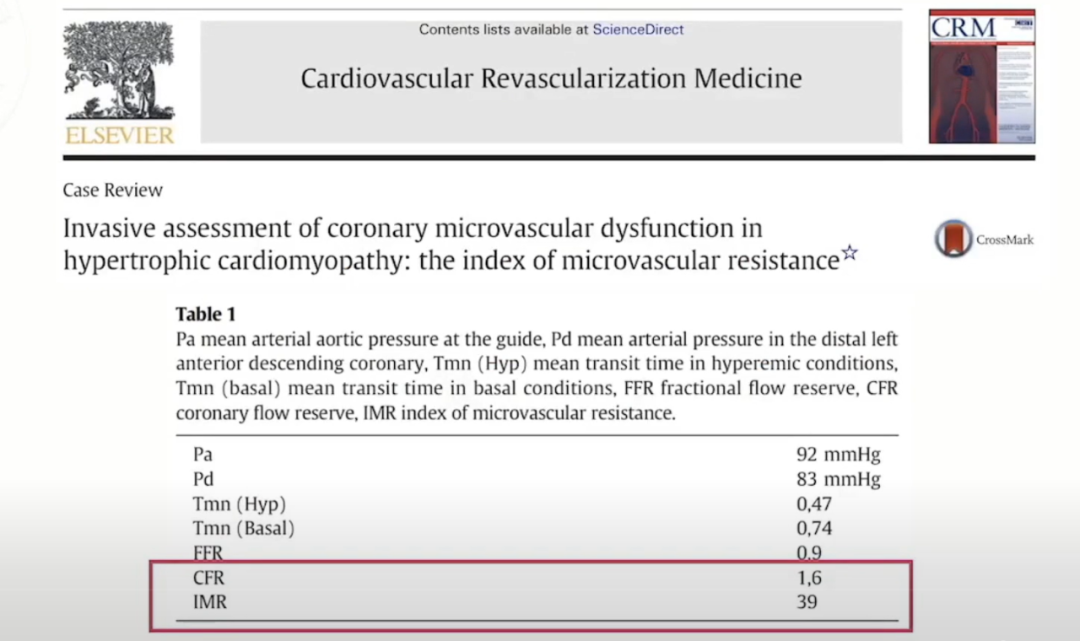
IMR测定(正常值小于25.0U)通过热稀释法,测量注射到冠状动脉内的室温盐水的通过时间计算出平均通过时间(Tmn),静脉内泵入腺苷(140μg/kg/min)以达到稳定且充血最大化的状态,然后计算充血状态下的平均通过时间(Tmn),在此状态下导丝自动测量冠状动脉近端平均压力(Pa)和冠状动脉远端平均压力(Pd)。
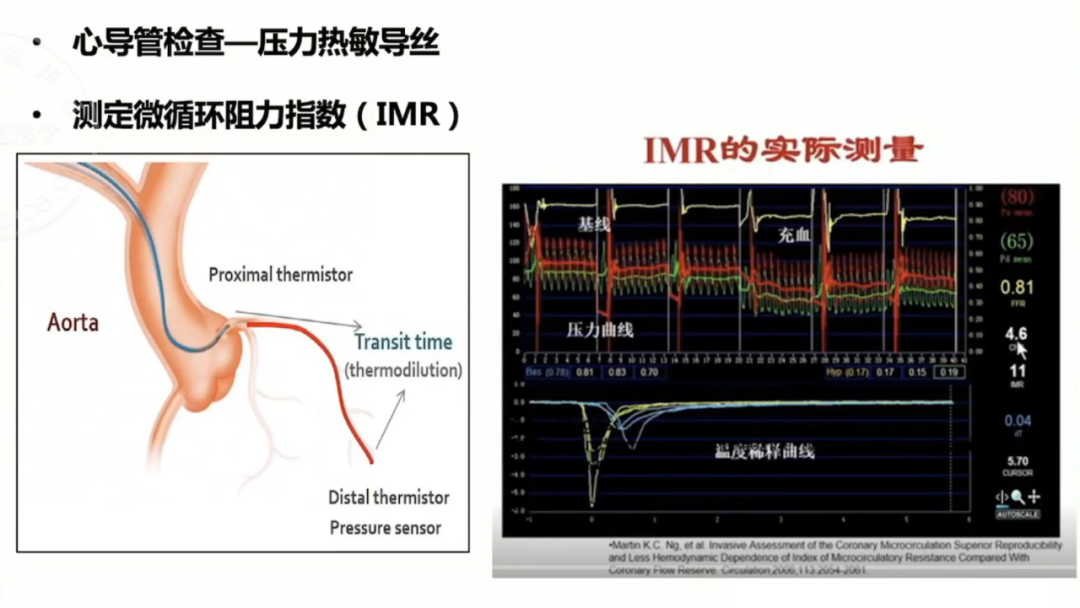
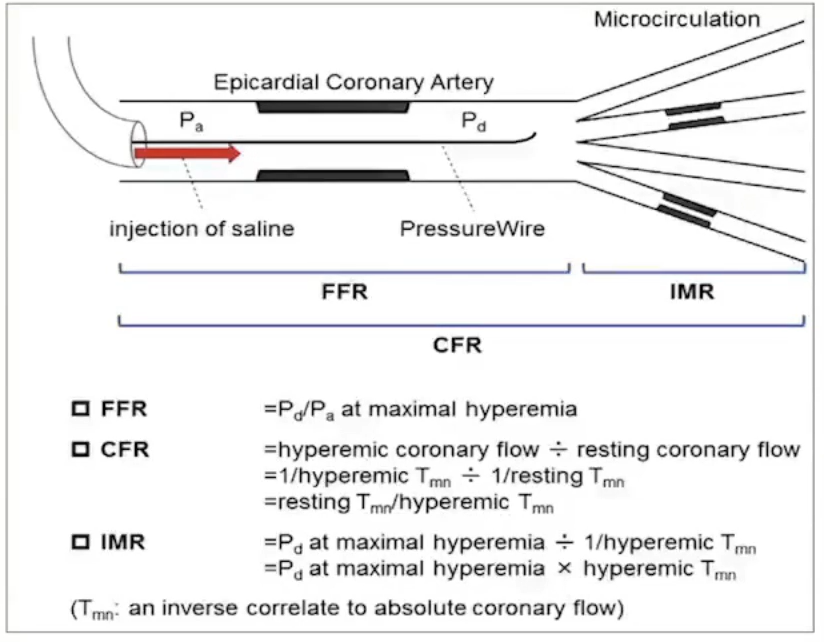
心导管检查测量IMR的优势主要是可准确判断最大充血状态(Pa下降10%-15%,Pa曲线心室化并下降,压差增大)不受冠脉血流动力学影响,如狭窄、血压、心率等。
三、肥厚型心肌病与冠状动脉微循环
肥厚型心肌病(hypertrophic cardiomyopathy,HCM)是一种以心肌肥厚为特征的心肌疾病,主要表现为左心室壁增厚,通常指二维超声心动图测量的室间隔或左心室壁厚度≥15mm,或者有明确家族史者厚度≥13mm,需排除负荷增加如高血压、主动脉瓣狭窄和先天性主动脉瓣下隔膜等引起的左心室壁增厚。
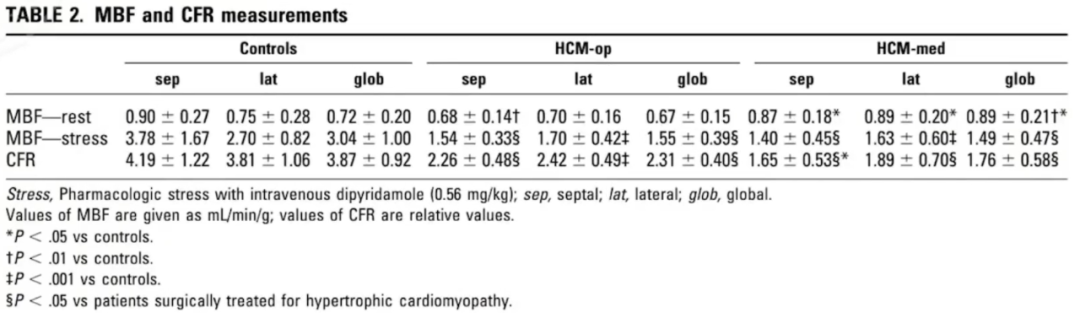
HCM患者常出现胸痛(25%-50%)活动或休息状态下均可发作,此外无症状患者中约50%存在心肌缺血,约60%的HCM患者存在微循环障碍。
经胸多普勒超声心动图测量左前降支冠状动脉血流速储备(Coronary Flow Velocity Reserve,CFVR)证实HCM存在微循环障碍,前降支舒张期峰值流速在腺苷注射致最大充血状态时改善。
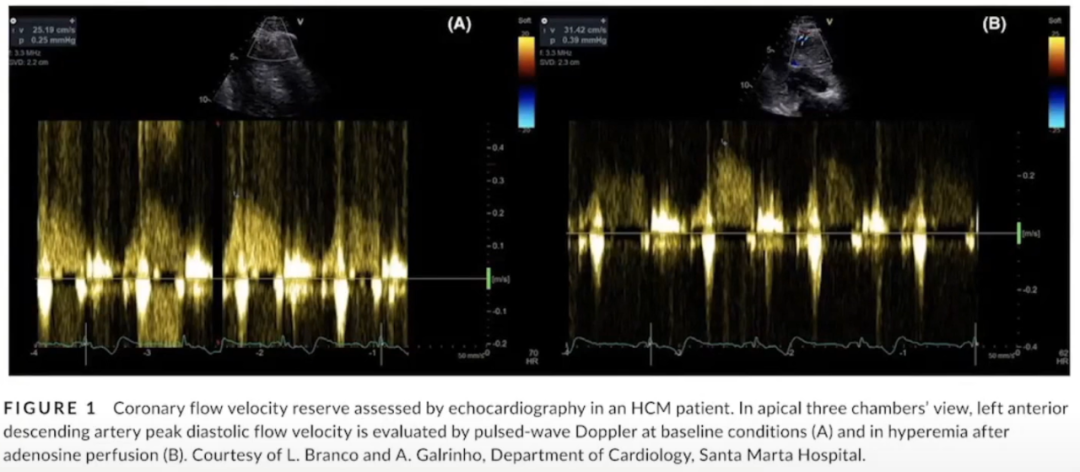
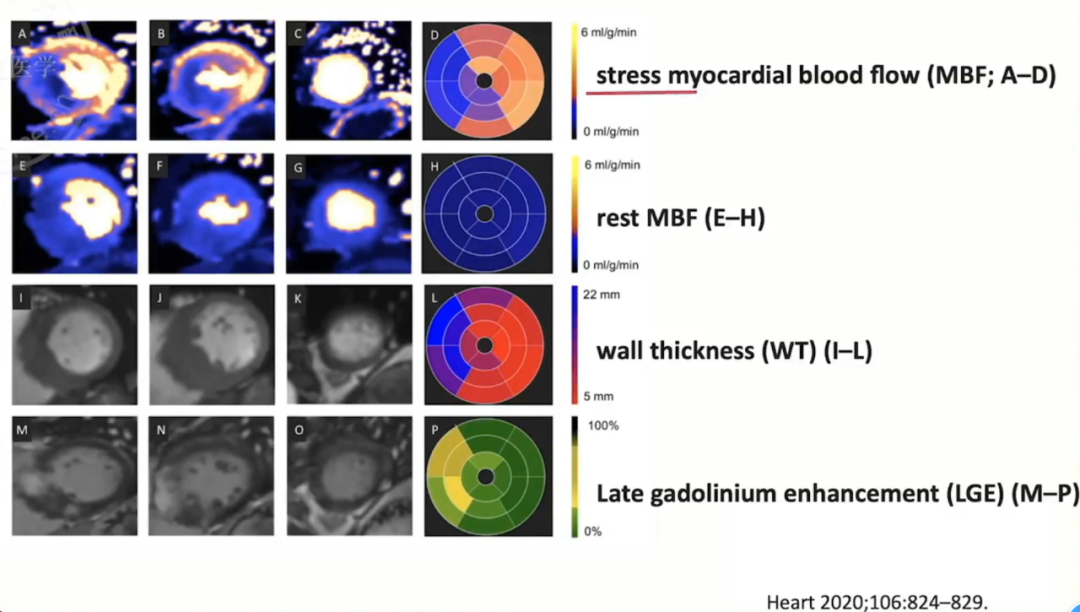
心核磁运用Inline perfusion mapping技术测量心肌血流量(myocardial blood flow,MBF)同样证实HCM存在徽循环障碍。
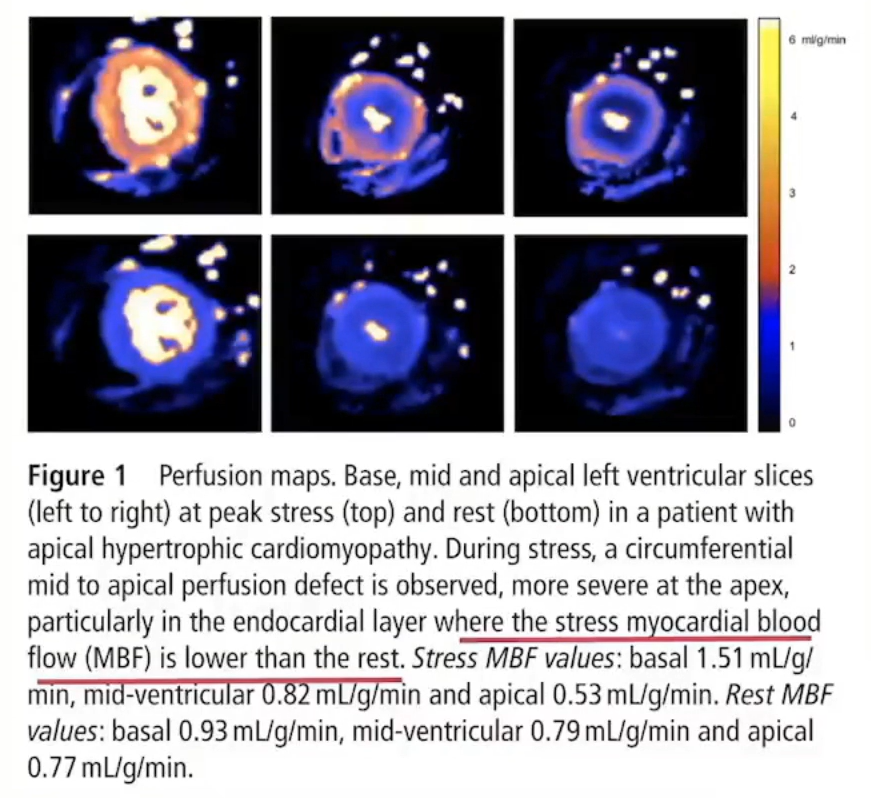
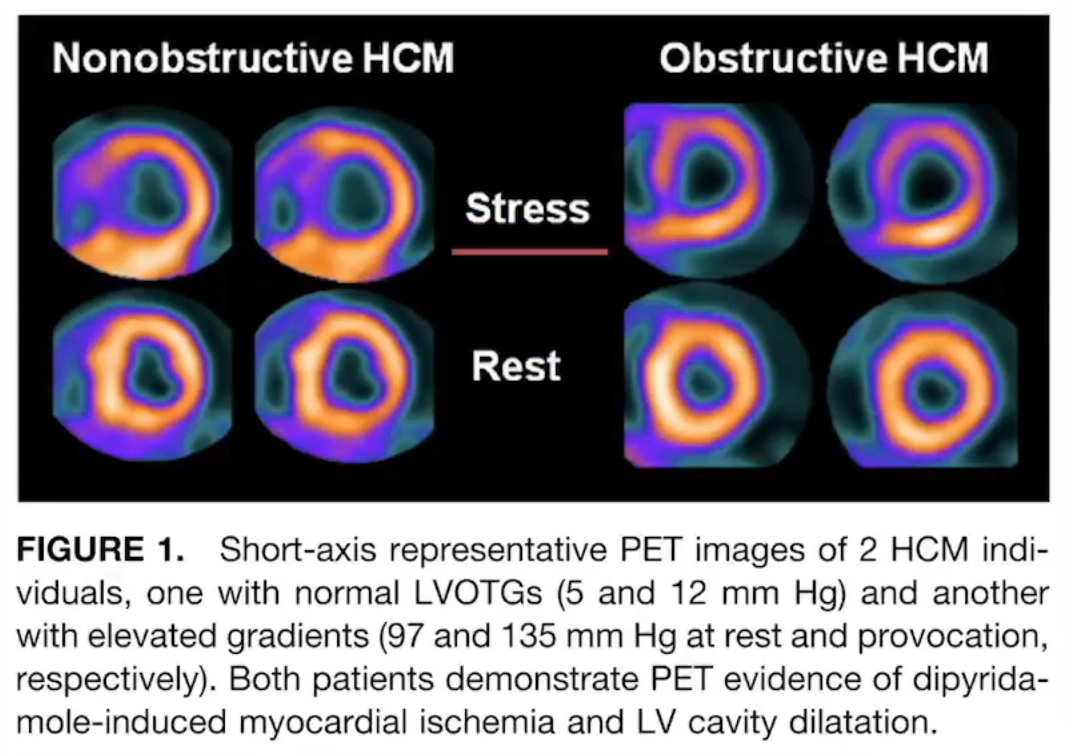
PET证实HCM存在徽循环障碍和心肌缺血。
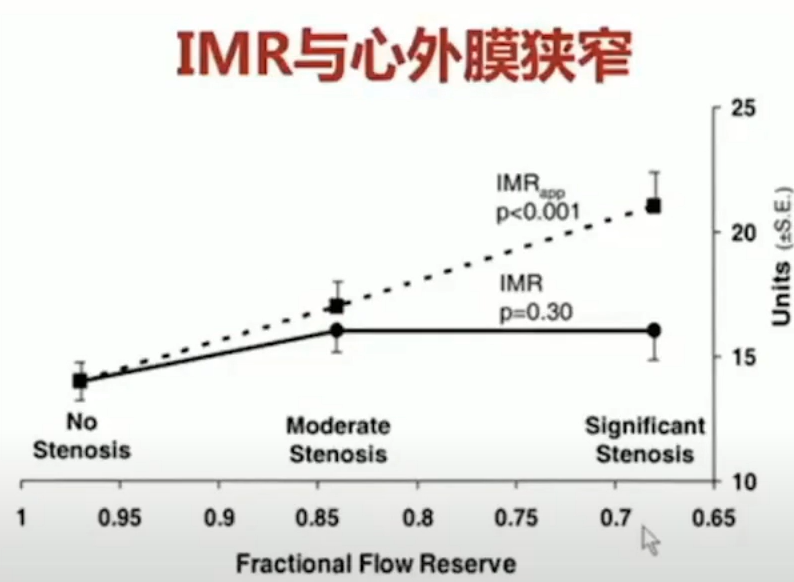
冠状动脉压力导丝测量IMR值证实HCM存在微循环障碍。
因此,HCM患者微循环障碍发生机制主要包括:冠状血管重构(内膜增生、内侧肥大、肌外膜和动脉内纤维化、管腔面积减少)、毛细管密度降低、肌细胞紊乱、间质纤维化、血管外压迫(左心室过度收缩、左心室肥大、舒张功能障碍、左心室流出道梗阻)。
正是各种原因导致的微循环障碍使得HCM患者产生左心室功能异常、心衰、心律失常等心血管事件。
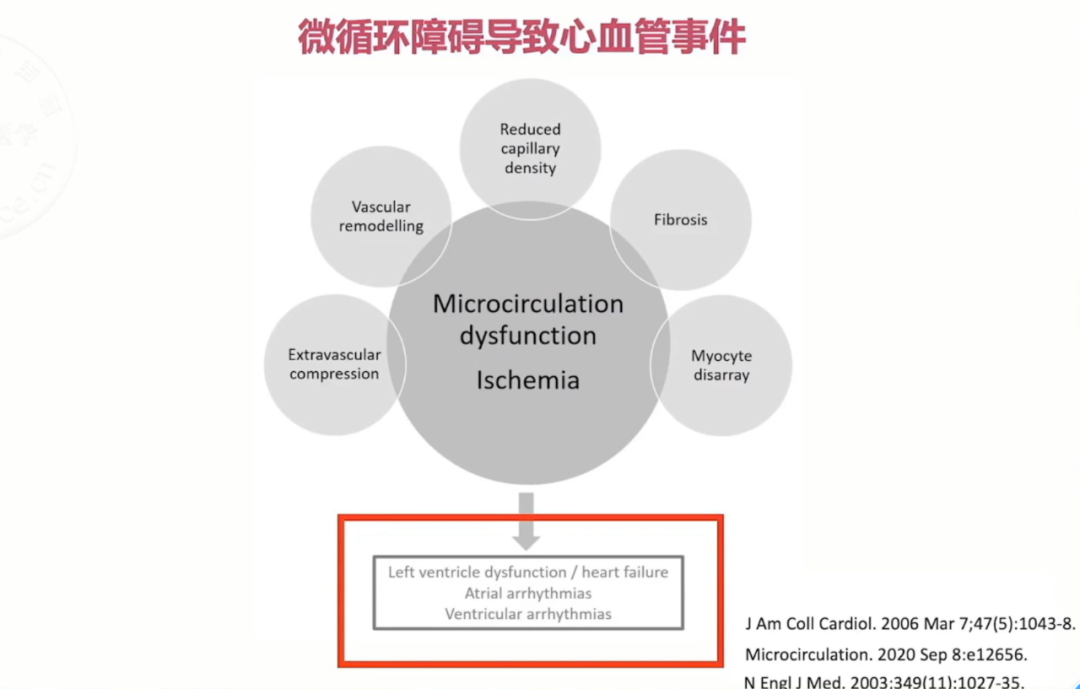
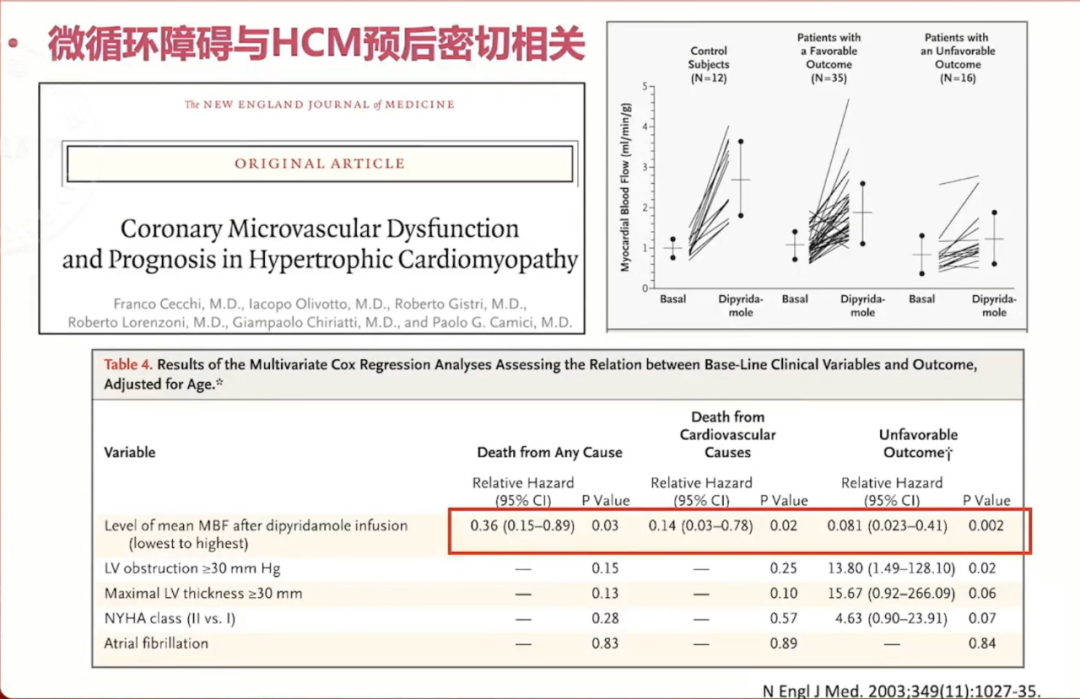
研究证实微循环障碍与HCM预后关系密切。2003年New England Journal of Medicine杂志一项研究显示,双嘧达莫注射测量心肌血流速度,用药后有一部分患者血流速升高,一部分患者无变化,而有血流升高的患者预后要好于无血流升高的患者。
2011年JACC一篇研究文献显示,有肌小结相关基因突变的HCM患者,微循环障碍更严重。

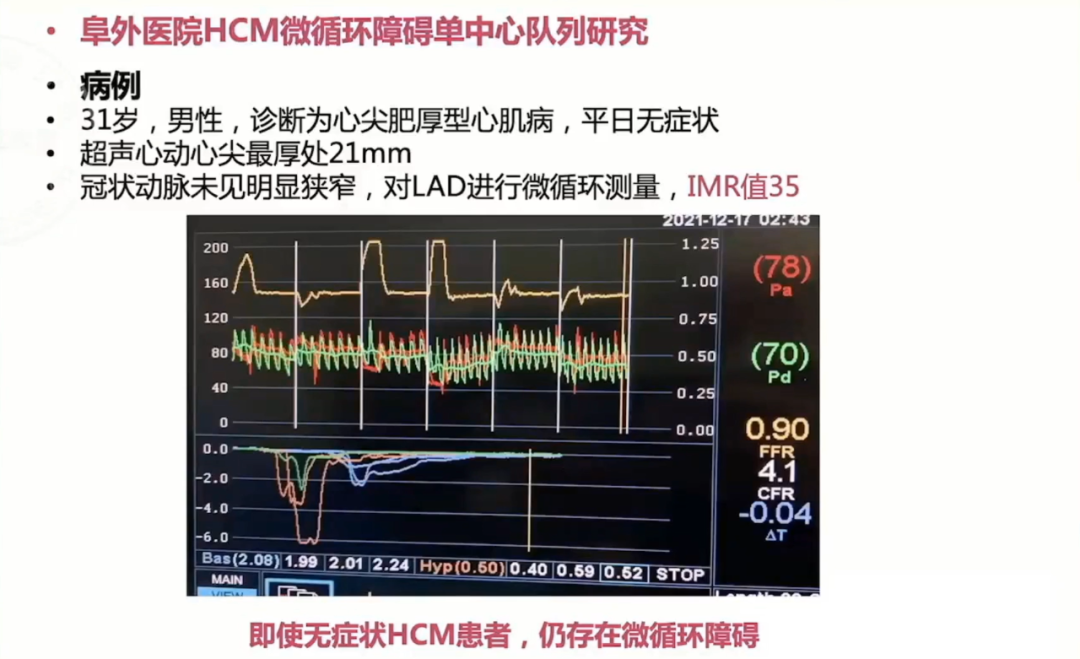
2020Heart一项研究显示,HCM患者无肥厚的心肌阶段,也存在微循环障碍。
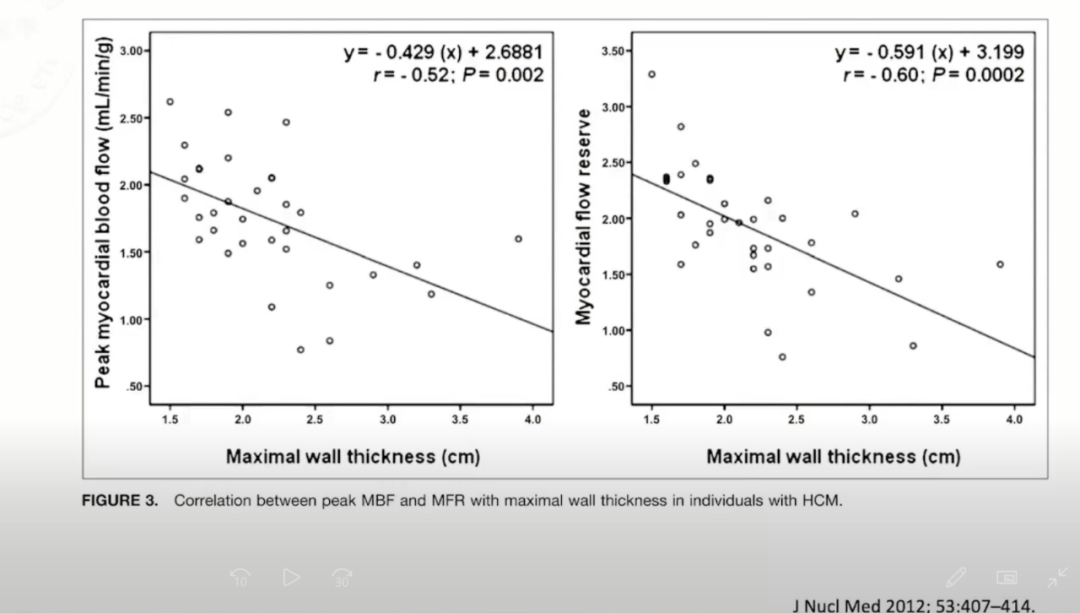
HCM患者的微循环障碍和左室体积呈正相关。

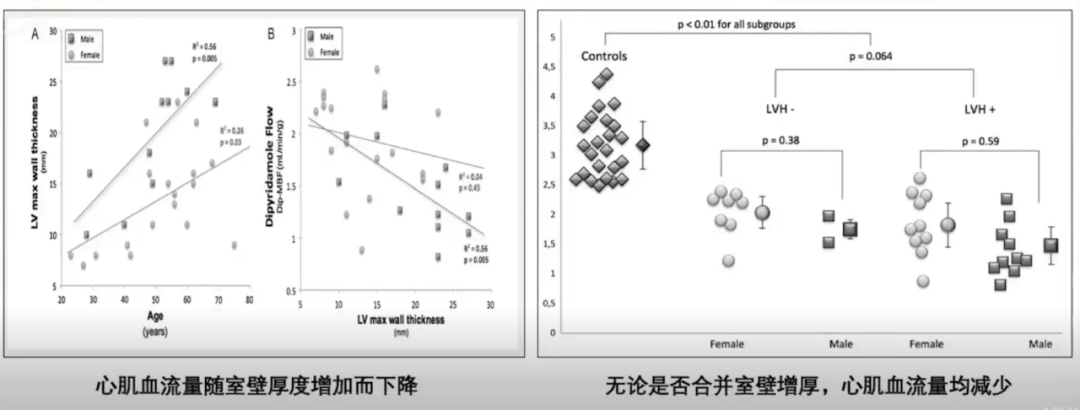
HCM患者的微循环障碍和左室厚度呈正相关。
在病理当中HCM发生心肌纤维化非常明显,微血管密度减少,这些都会加重微循环障碍。
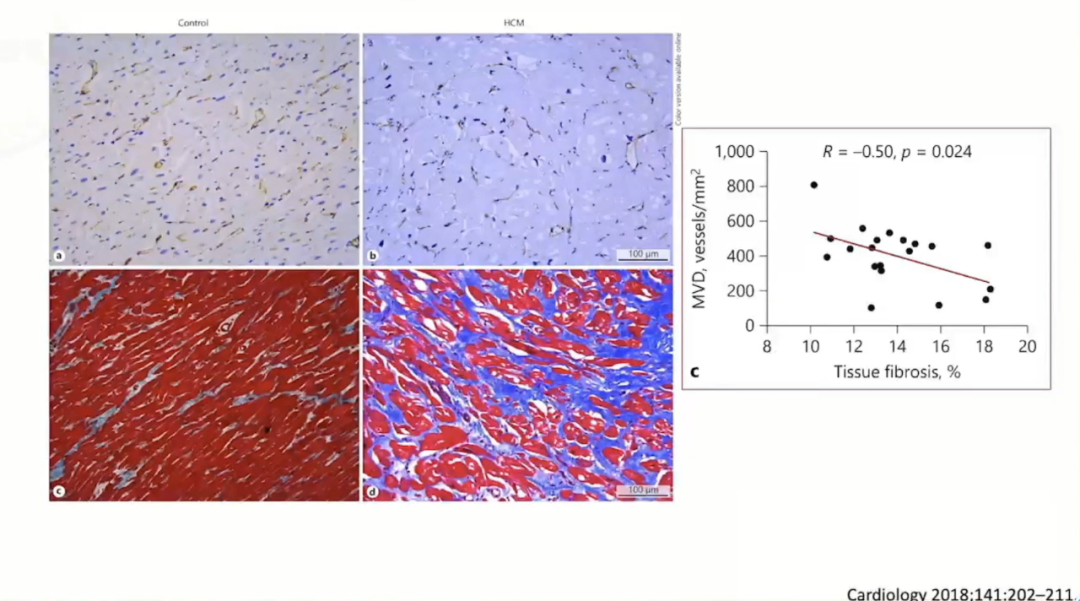
关于微循环障碍的问题,目前的一系列研究还存在局限性,既往研究多为小样本队列,缺少中国HCM人群微循环障碍患病率的数据,缺少针对微循环障碍的相应治疗措施。
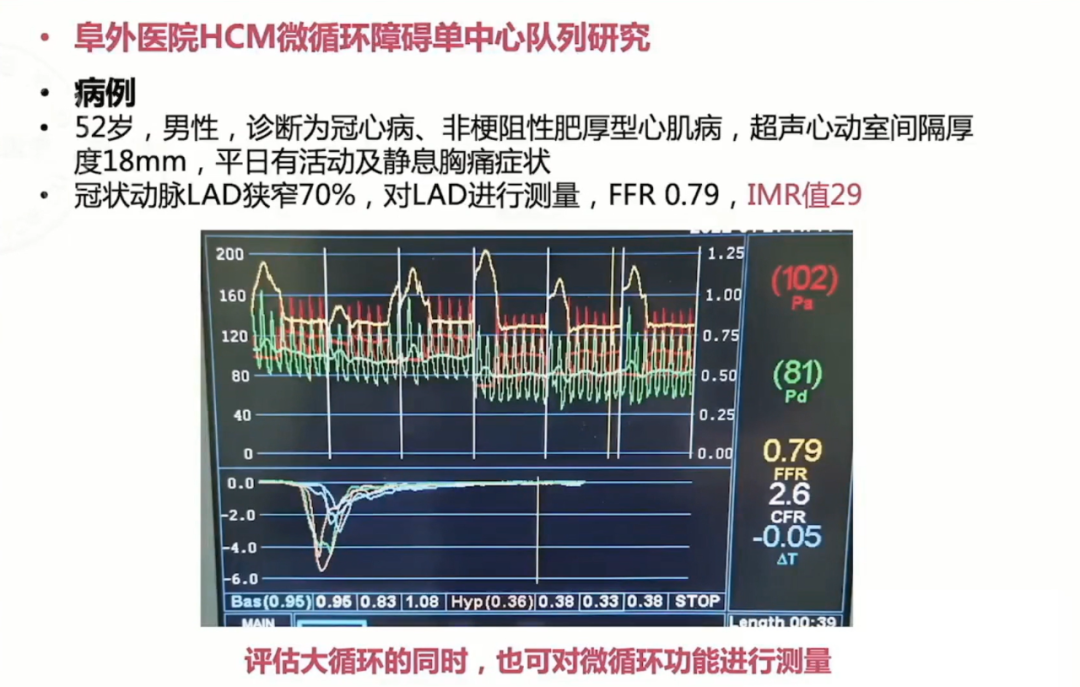
针对上述问题,中国医学科学院阜外医院进行一项HCM微循环障碍单中心队列研究,研究计划纳入100例HCM患者,并进行心导管评价微循环功能,时间为2022-2024年,研究中国HCM人群微循环障碍患病率并探讨微循环障碍对HCM预后的潜在影响。


其他心肌受累疾病与冠状动脉微循环的关系
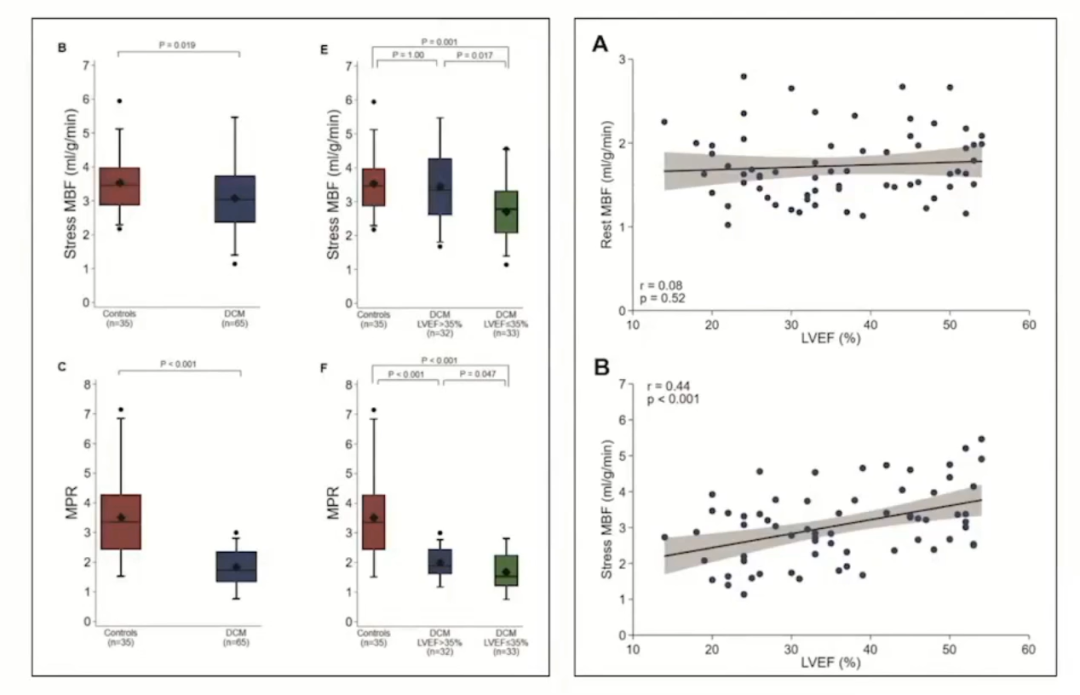
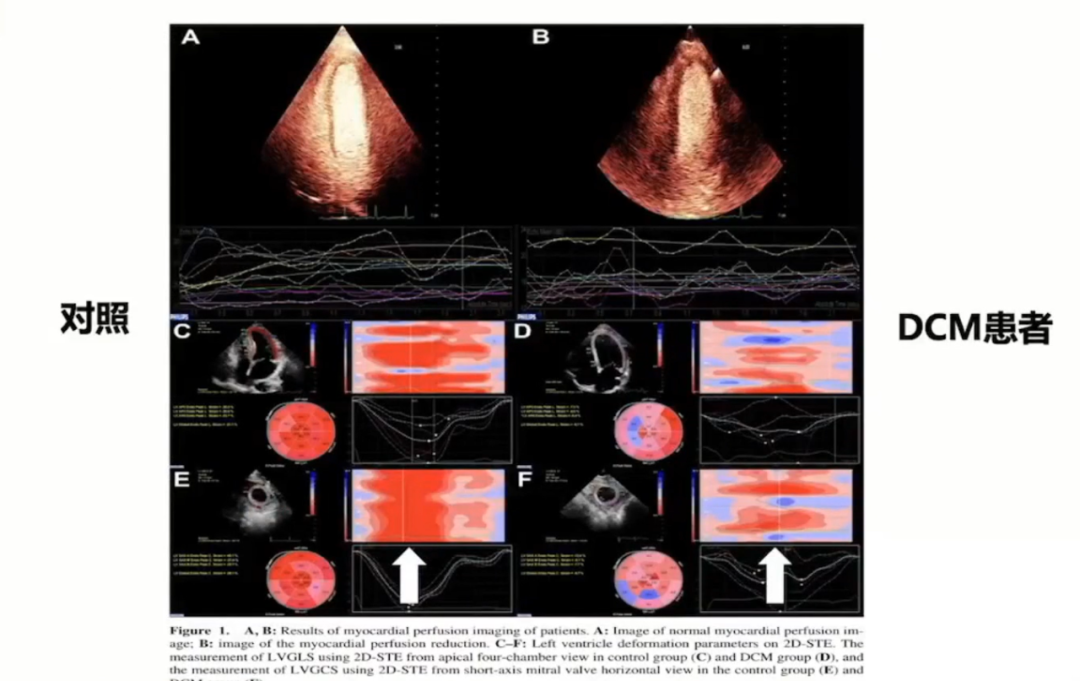
应用心脏核磁测DCM患者心肌血流量(MBF),结果显示DCM患者存在显著微循环障碍,且微循环障碍与EF值呈负相关。
应用超声二维斑点追踪显像分别测量30例DCM和对照患者的血流灌注,结果证实DCM患者存在血流灌注减低。
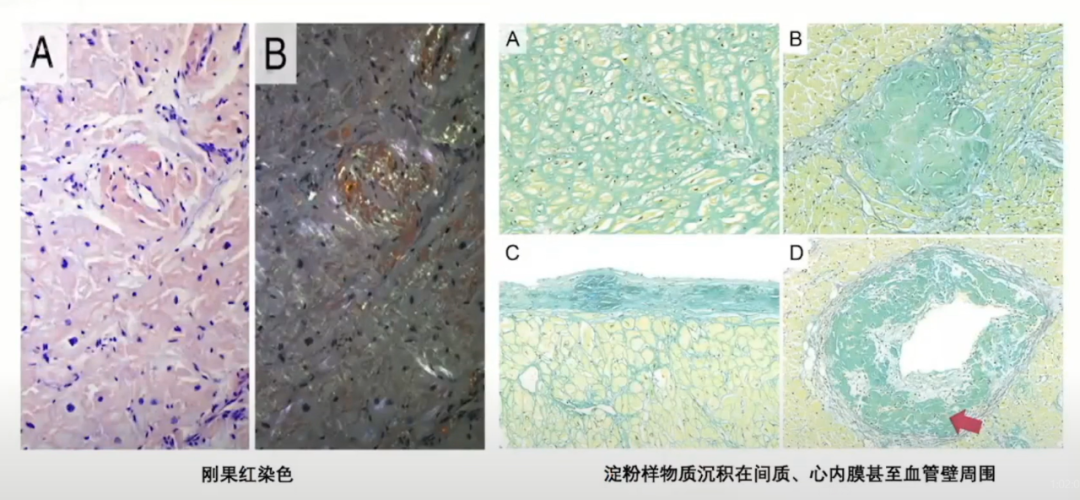
继发性左室肥厚疾病与微循环障碍,如淀粉样变心肌病,下图病理活检可以看到淀粉样物质的沉积、浸润,直接影响微循环功能。
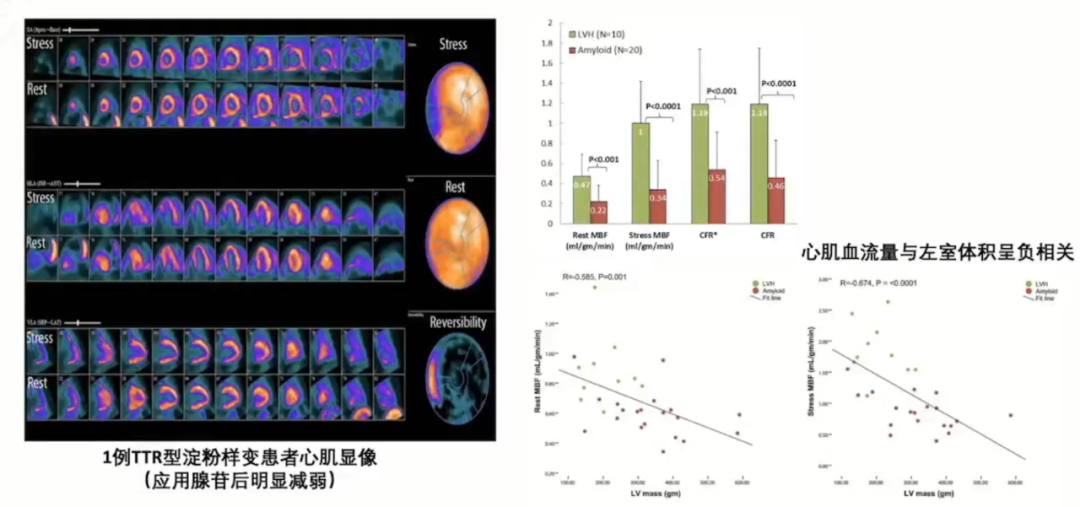
2014年JACC一项淀粉样变心肌病研究中,共纳入21例心肌淀粉样变患者,其中20例均有微循环障碍,与单纯高血压所致左室肥厚相比,淀粉样变患者MBF明显减低。
Anderson-Fabry病(AFD)的病例报道显示AFD患者存在严重微循环障碍。应用PET测量10例AFD患者心肌血流量MBF,结果也证实AFD患者存在微循环障碍。
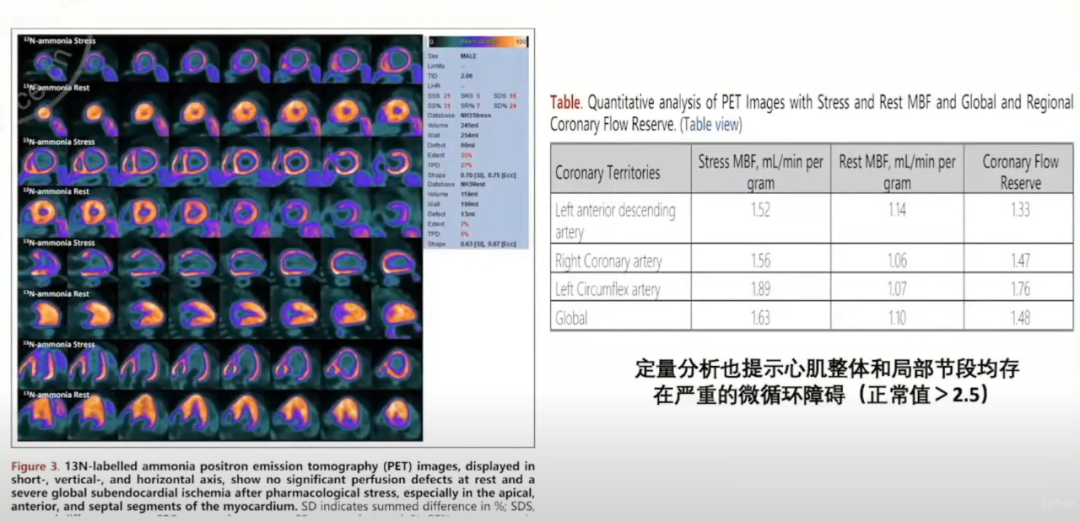
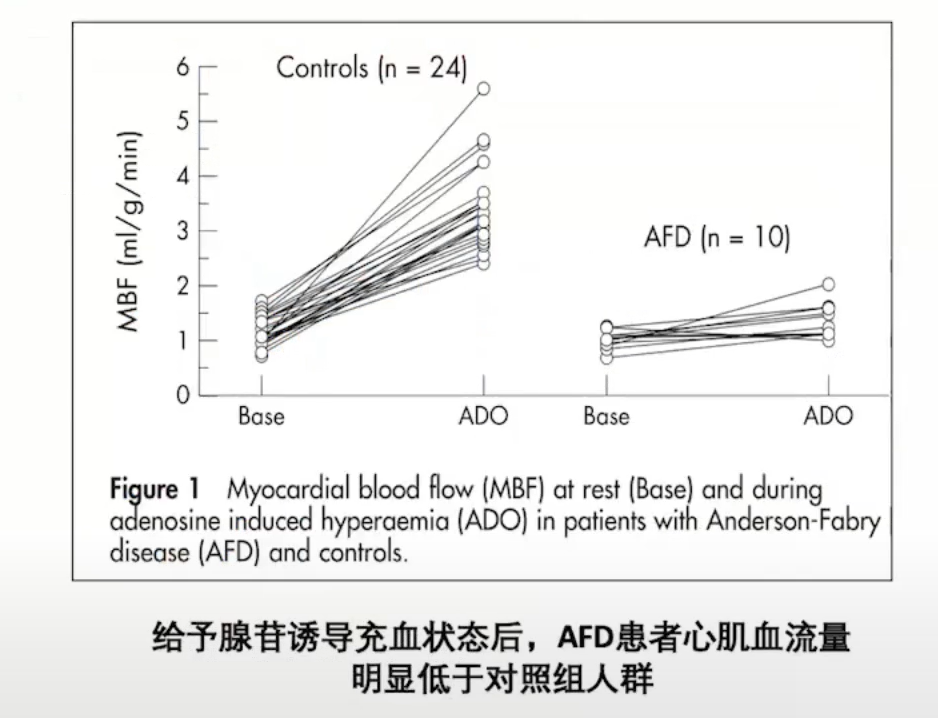
应用PET测量30例AFD患者,结果显示所有患者均存在微循环障碍。AFD患者微循环障碍严重程度虽与室壁厚度成正相关,但在室壁厚度正常的患者中也存在微循环障碍,提示可能是AFD患者早期心脏受累特征。
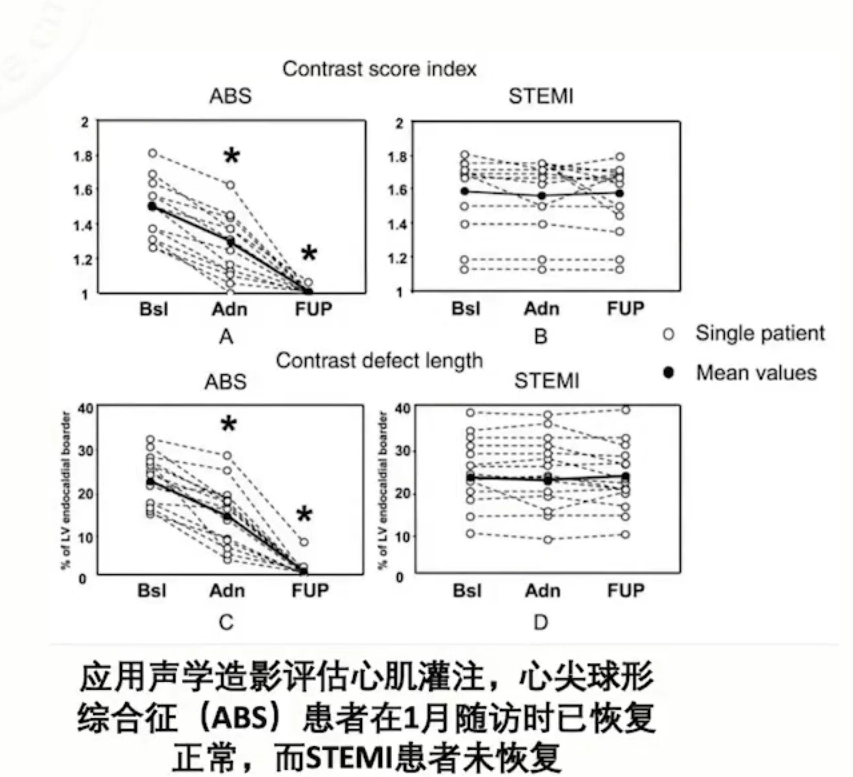
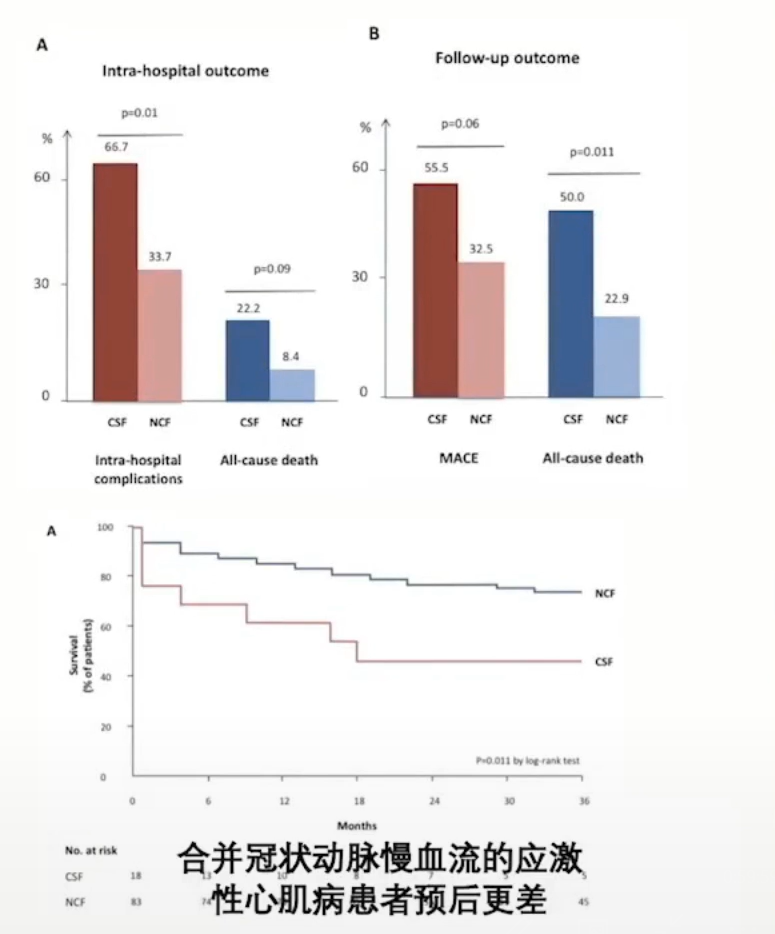
应激性心肌病在急性期心肌血流量是减少的,表明应激性心肌病存在微循环障碍。在应激性心肌病患者中微循环障碍在多数病人中都是可逆的,但是严重微循环障碍的患者远期预后差。
对于主动脉瓣狭窄的患者同样存在微循环障碍,主要由微血管、心肌、主动脉等多方面因素导致,瓣口面积越小微循环功能障碍越严重。
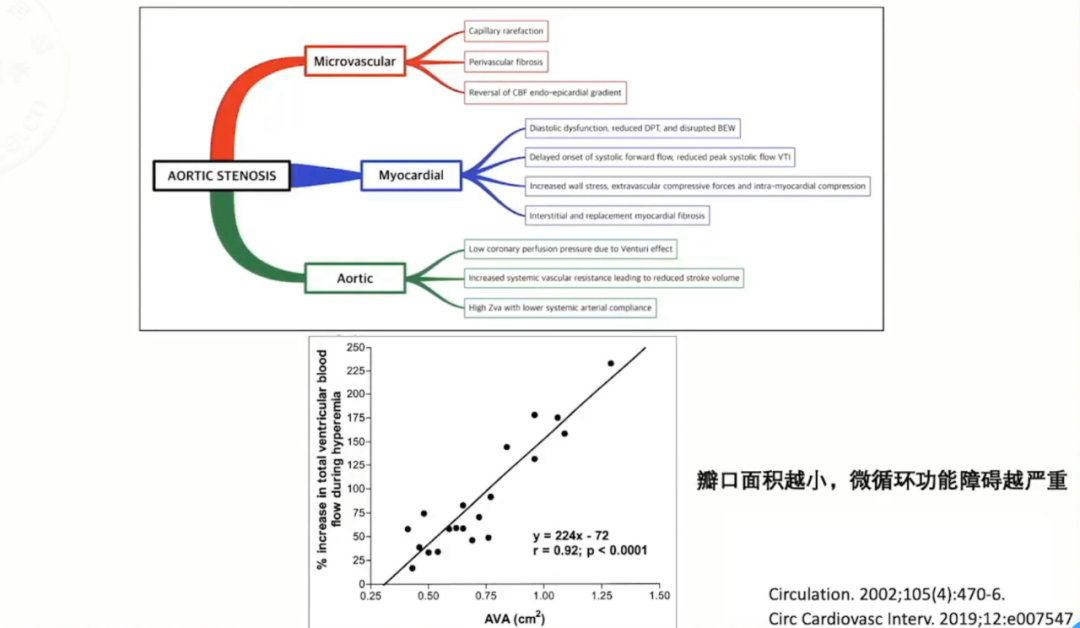
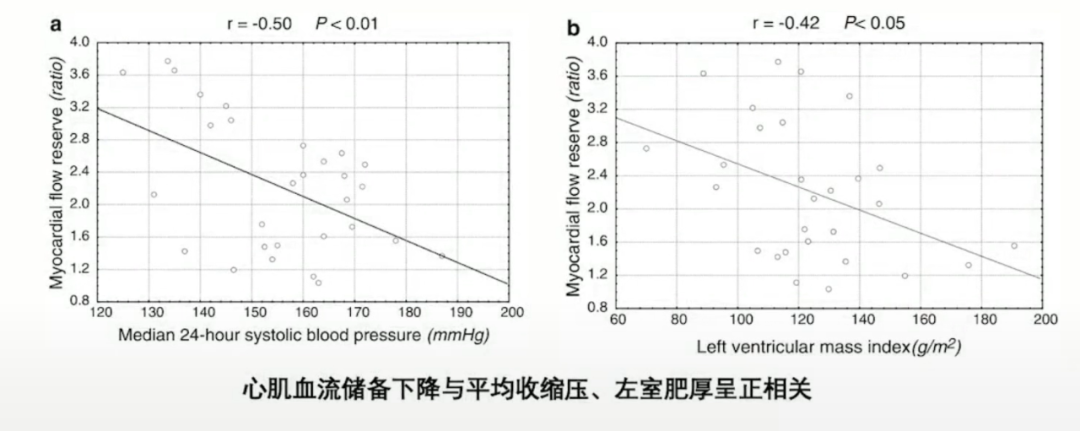
高血压所致左室肥厚合并微循环障碍与血管重构、心腔压力增加有关。一项纳入30例高血压合并LVH患者的研究,室间隔厚度14.8±1.9mm,与健康志愿者相比,LVH患者心内膜、心外膜均存在微循环障碍,严重程度与血压水平正相关。
心肌病微循环障碍的治疗
冠脉内应用ACEI可改善HOCM冠状动脉微循环,但舌下含服无效。一项1998年的研究,N=20例,超声多普勒测量CFR(该研究准确度偏差,但有一定参考性),研究显示ACEI在冠状动脉内使用才可能有作用。

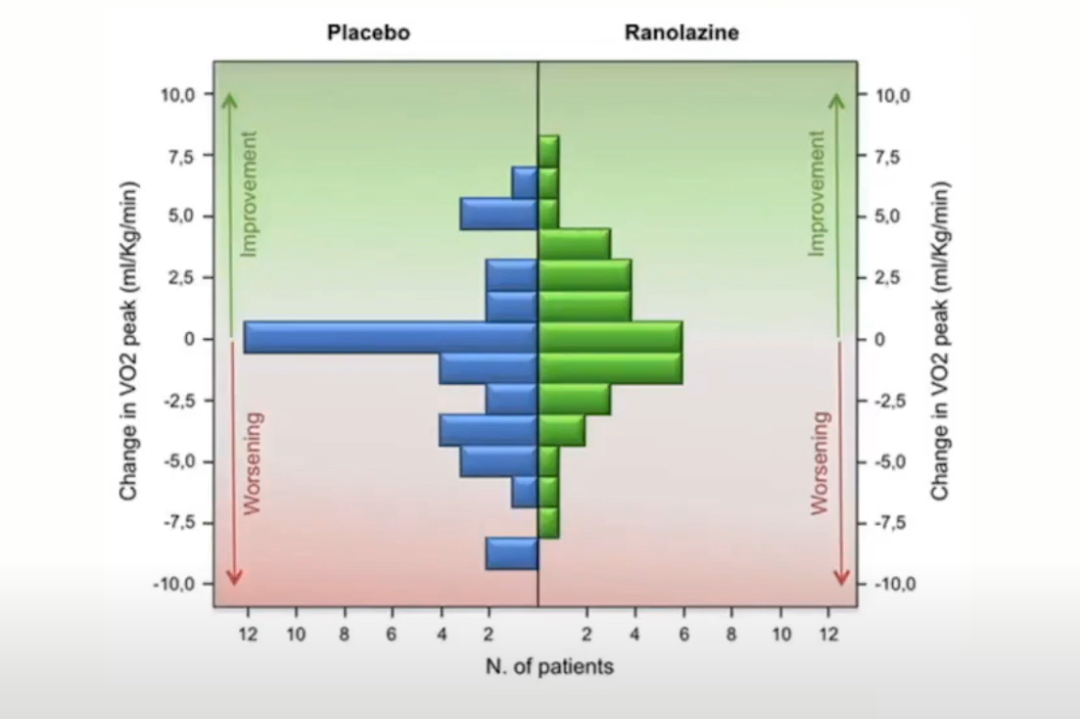
口服雷诺嗪被报道改善HCM胸痛症状,但对微循环功能影响不详,口服雷诺嗪对HCM活动耐量、生活质量无改善。
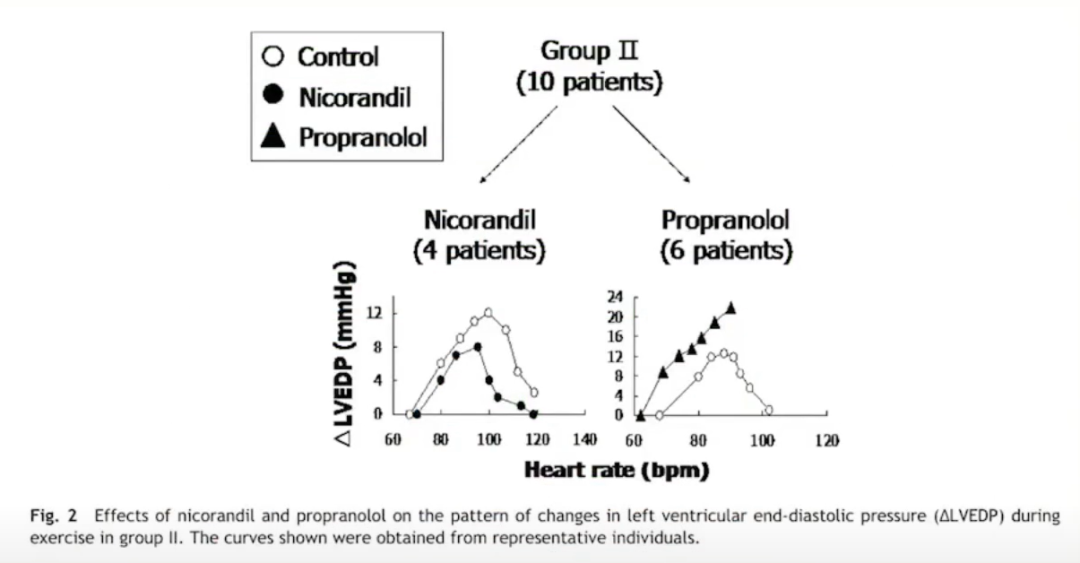
静脉应用尼可地尔可改善HCM左室舒张末压力,尼可地尔对于微循环的作用在很多研究和患者中已得到证实。
对于HOCM患者,行室间隔化学消融术或Morrow术后微循环障碍有改善,这可能与减轻梗阻、改善血管外张力有关。
使用山莨菪碱治疗5例合并微循环障碍的DCM患者治疗后,可以看到DCM患者心肌灌注明显得到改善。

对于Anderson-Fabry病患者,给予半乳糖苷酶(Fabrazyme)进行替代治疗发现,半乳糖苷酶可以治疗AFD,但对心肌血流量无明显改善,这可能与疾病分期有关。

-
目前尚缺乏针对微循环障碍的RCT研究;
-
针对危险因素的治疗至关重要(血压、运动、戒烟、减脂等);
-
对于合并高脂血症患者,他汀类药物可通过抗炎、抗氧化作用改善微循环功能;
-
β受体阻滞剂可通过降低心肌氧耗、延长心肌灌注时间改善微循环;
-
ACEI/ARBs可通过保护内皮功能改善微循环;
-
抗心绞痛药物如雷诺嗪、尼可地尔等被报道可以改善微循环;
-
磷酸二酯酶5抑制剂(西地那非)能促进平滑肌舒张,增加心肌血流;
-
中药对微循环的作用仍值得研究。


