母细胞性浆细胞样树突细胞肿瘤1例
时间:2023-01-22 15:02:22 热度:37.1℃ 作者:网络
前 言
老年男性患者,67岁,因“白细胞升高2年,全身发疹3月余”入院。入院查体头面部、颈部、胸背部及四肢可见散在大小不等斑疹,呈暗红色,类圆形,界限清,质韧,可移动,无破溃,无瘙痒及压痛,互相不融合,触摸局部皮温较高,无脓肿及脓腔形成。骨髓常规示骨髓增生明显活跃,异常细胞占13%,血片白细胞分布增高,异常细胞占3%,考虑恶性肿瘤侵犯骨髓。
骨髓免疫分型分析一类异常细胞占有核细胞的19.1%,考虑母细胞性浆细胞样树突细胞肿瘤(Blastic plasmacytoid dendritic cell neoplasm,BPDCN)。骨髓病理诊断结合病史符合BPDCN,淋巴结病理诊断母细胞性浆细胞样树突细胞肿瘤,皮肤表皮病理诊断母细胞性浆细胞样树突细胞肿瘤。
母细胞性浆细胞样树突细胞肿瘤(BPDCN)是罕见的恶性髓系造血系统肿瘤,此前BPDCN的标准疗法为高强度化疗+骨髓移植,然而,很多BPDCN患者对强化治疗不能耐受,目前没有标准的治疗方案,但强调对能耐受者尽早积极治疗。
案例经过
患者2年前查体发现白细胞升高,白细胞:16.74×109/L,无发热,无咳嗽、咳痰,未行特殊诊疗。2020年6月20日患者于某院行骨髓穿刺及活检,提示粒系增生明显,成熟细胞比值偏高;红系增生减低,JAK2基因V617F突变+,考虑真性红细胞增多症,间断口服羟基脲1月。
3月前患者无明显诱因双下肢出现散在皮疹,大小不等,呈暗红色,类圆形,界限清,质韧,可移动,无破溃,无瘙痒及压痛,互相不融合,触摸局部皮温较高,无脓肿及脓腔形成,后逐渐蔓延至全身,为行进一步诊治收入我科。
患者查体头面部、颈部、胸背部及四肢可见散在大小不等皮疹,右侧颈后部及右侧腹股沟区可各触及大小约3cm肿大淋巴结,质韧,可活动,无压痛,局部无红肿及发热,余浅表淋巴结未触及肿大。心肺(-),腹平软,肝脾肋下可触及,双手远端指关节肿胀畸形,以右手中指及无名指为着,无压痛,双下肢无水肿。完善骨髓形态学、免疫分型、基因、染色体、骨髓病理、皮肤表皮病理以及淋巴结病理等实验室检查后,诊断为BPDCN。
检验案例分析
该患者白细胞升高两年,在外院已经进行了骨髓检查和基因检查,提示粒系增生明显,成熟细胞比值偏高;红系增生减低,JAK2基因V617F突变+,考虑真性红细胞增多症。
入院后完善各项检查,检查结果如下:
1、血常规:血涂片中白细胞分布增高,原始幼稚样细胞占2%,红细胞轻度大小不一,血小板易见(见图1)
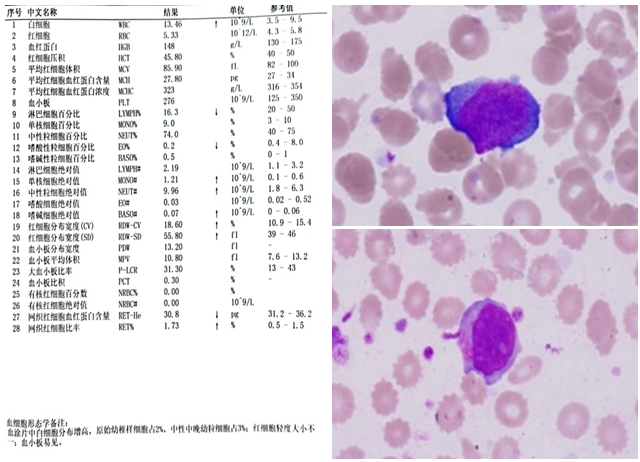
图1 血常规报告及血涂片形态
2、骨髓形态学检测:
骨髓增生明显活跃,异常细胞占13%,考虑恶性肿瘤侵犯骨髓。(见图2)
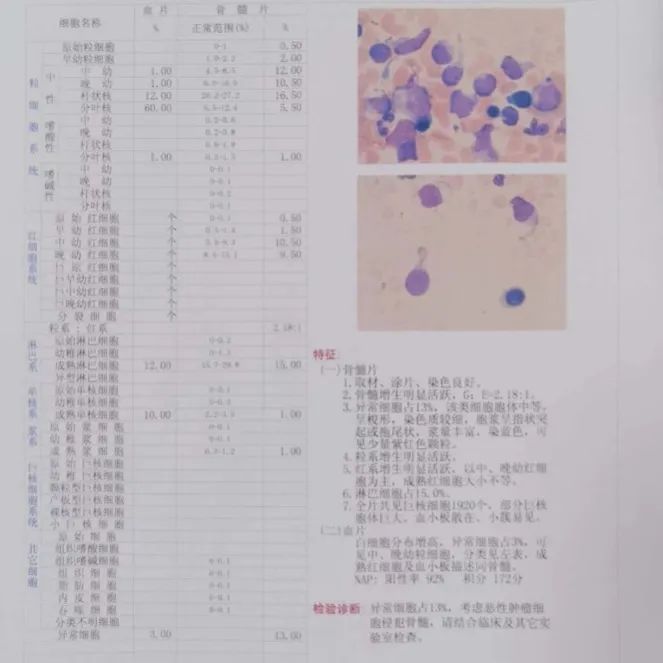
图2 骨髓报告
在骨髓图片中我们看到一类细胞,胞体中等大小,呈梭形或椭圆形,核不规则,染色质较细,部分可见一个或多个小核仁,浆量丰富,无颗粒,胞浆呈指状突起或拖尾状,部分瘤细胞靠近细胞膜可有小的空泡和伪足。这个细胞形态跟WHO图谱上的细胞形态极为相似,所以,骨髓形态学考虑BPDCN。
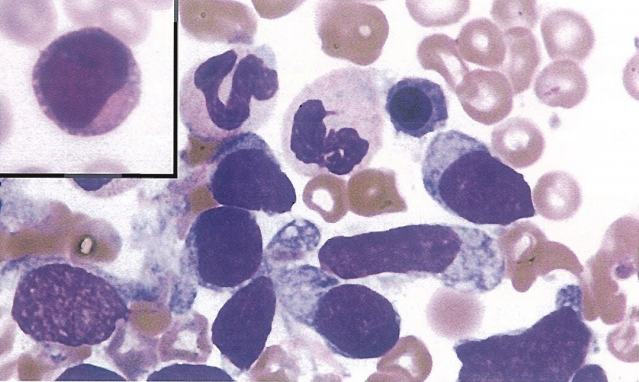
患者骨髓涂片中的异常细胞
3、我们在骨髓涂片中看到这类异常细胞以后,首先考虑BPDCN,马上跟临床大夫沟通,并到病房,查看病人身上的皮疹情况,然后跟临床大夫进行面对面讨论,说明我们的诊断方向,并提出进一步检查的方向建议。皮疹呈暗红色,类圆形,界限清,质韧,可移动。(见图3)
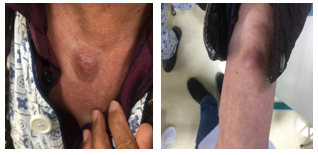
图3 皮疹
4、骨髓免疫分型检测:
一类细胞占有核细胞的19.1%,为异常细胞,表达CD7、HLA-DR、CD56、CD123、CD304,部分细胞表达CD4dim、CD38,考虑BPDCN(母细胞性浆细胞样树突细胞肿瘤)。(见图4)
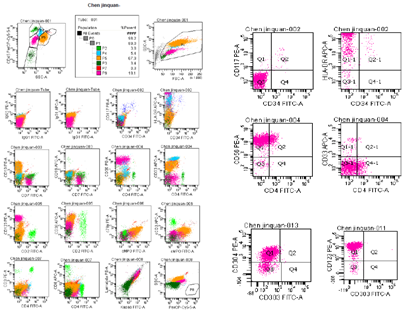
图4 流式结果分析
5、骨髓基因检测:
BCR/ABL1混合型定性检测:阴性;
骨髓增殖性肿瘤相关基因JAK2(EXON14)V617F阳性;
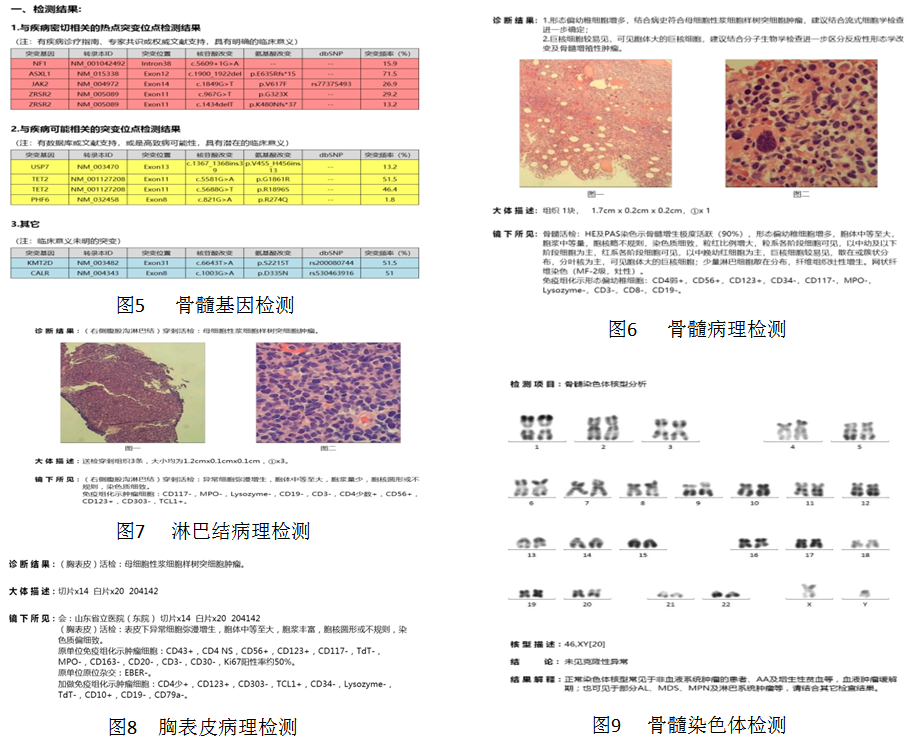
? 骨髓二代测序示NF1、ASXL1、JAK2、ZRSR2、USP7、TET2、PHF6、KMT2D、CALR基因突变。(见图5)
6、骨髓病理检测:
骨髓增生极度活跃(90%),形态偏幼稚细胞增多,纤维组织灶性增生,网状纤维染色(MF-2级,灶性)。免疫组化示形态偏幼稚细胞:CD4dim、CD56+、CD123+、CD34-、CD117-、MPO-、Lysozyme-、CD3-、CD8-、CD19-。
病理诊断:1.形态偏幼稚细胞增多,结合病史符合BPDCN。2.巨核细胞较易见,可见胞体大的巨核细胞,建议结合分子生物学进一步区分反应性形态学改变及骨髓增殖性肿瘤。(见图6)
7、淋巴结病理检测:
(右腹股沟淋巴结)穿刺活检:异常细胞弥漫增生,胞体中等至大,胞浆量少,胞核圆形或不规则,染色质细致。免疫组化示肿瘤细胞:CD4dim、CD56+、CD123+、CD117-、MPO-、Lysozyme-、CD3-、CD303-、TCL1+。
病理诊断:母细胞性浆细胞样树突细胞肿瘤(BPDCN)(见图7)
8、胸表皮病理检测:
表皮下异常细胞弥漫增生,胞体中等至大,胞浆丰富,胞核圆形或不规则,染色质偏细致。
诊断结果:母细胞性浆细胞样树突细胞肿瘤(见图8)
9、染色体检测:
检查结果:46,XY[20],未见克隆性异常(见图9)
临床案例分析
1、结合病史及各项检查做出诊断:患者2年前因外周血白细胞增多在外院诊断为骨髓增殖性肿瘤,间断口服羟基脲治疗,此次因皮疹入院,查体头面部、颈部、胸背部及四肢可见散在大小不等皮疹,右侧颈后部及右侧腹股沟区可各触及大小约3cm肿大淋巴结。入院后骨髓细胞学及病理结果,患者确诊为母细胞性浆细胞样树突细胞肿瘤(BPDCN)。
2.BPDCN简介:BPDCN归属于急性髓系白血病(acute myeloid leukemia,AML)。2016年WHO则将其改列入“髓系肿瘤和急性白血病”中独立的一类疾病。(见图10)

图10 AML分类
3、BPDCN的治疗:Tagraxofusp-erzs(Elzonris)是一种CD123导向的细胞毒素,专门针对CD123靶点设计,该药由人IL-3与截短的白喉毒素(DT)进行重组融合而成,可不可逆地抑制蛋白质合成并诱导靶细胞凋亡。在先前未经治疗的患者中,总有效率高达90%,有超过一半患者治疗开始2年后仍然存活。在接受过化疗的患者中,总有效率67%。
2018年12月,该药成为FDA批准的第一个也是目前唯一一个治疗BPDCN的药物。目前国内尚没有相应药物。大多基于ALL和NHL的化疗方案对BPDCN早期缓解疗效很好,但容易复发。Pagano等对41例BPDCN患者进行了回顾性研究,其中26例应用AML的化疗方案,15例应用ALL或NHL的方案,患者总体完全缓解率为36%,部分缓解率为19%;但AML的化疗方案的完全缓解率低于ALL和NHL,复发率低,中位总生存期短。(见图11)

图11 NCCN指南BPDCN治疗
该患者给予VICP化疗方案(VDS 4mg d1、8;IDA 20mg d1,10mg d2、3;CTX 1.0g d1;Pred 60mg d1-7,45mg d8-14),并给予保肝、护心等对症支持治疗。化疗第4日患者全身皮肤皮疹及硬结明显消退。1疗程后患者缓解。(见图12)半年后,患者死于BPDCN。
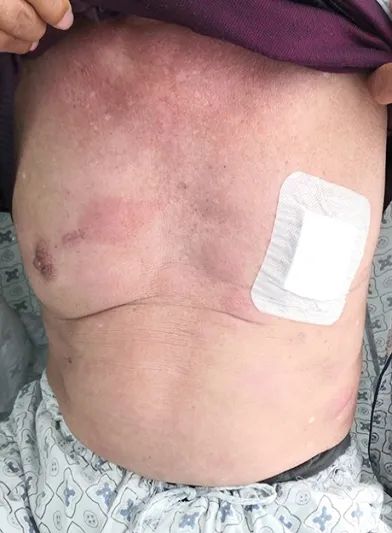
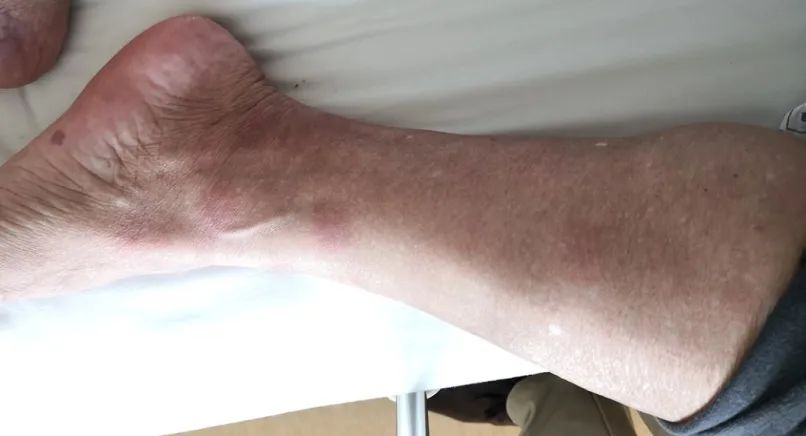
图12治疗后皮疹好转
知识拓展
母细胞性浆细胞样树突细胞瘤(blastic plasmacytoid dendritic-cell neoplasm,BPDCN)是一种非常罕见的高度侵袭性血液系统恶性肿瘤,中位生存期不足2年,其临床表现具有广泛的异质性和独特性,2008年世界卫生组织(World Health Organization,WHO)造血与淋巴组织肿瘤分类中,将其正式命名为BPDCN,归属于急性髓系白血病(acute myeloid leukemia,AML),2016年WHO则将其改列入“髓系肿瘤和急性白血病”中独立的一类疾病。
母细胞性浆细胞样树突细胞肿瘤(BPDCN)是一种没有种族及民族差异的罕见的血液系统恶性肿瘤,其所占比例不到急性白血病的1%。以未成熟浆细胞样树突细胞(PDC)克隆性增生为特征。大多数患者为老年人,诊断时平均年龄57.5岁;一般女性患者比男性患者年龄要小,男性多于女性。
BPDCN的典型临床表现是皮肤病变和白血病表现,儿童与成人的临床表现无明显差异。90%的患者以皮肤病变为首发症状,表现各异,最典型的皮肤病变表现为瘀斑样皮肤红斑或结节,表面可有糜烂、溃疡。4%的儿童患者初诊时没有皮肤病变,首发部位可为骨髓、外周血、淋巴结、肝脏或脾脏,有报道表明初诊时没有皮肤受累的儿童患者预后优于伴有皮肤病变者。70%的患者累及骨髓,并导致全血细胞减少,肝脾肿大和浅表淋巴结增大。
骨髓形态学上常见形态单一的瘤细胞弥漫性浸润。瘤细胞中等大小,核不规则,染色质细腻,有一个或多个小核仁。胞质少,灰蓝色,无颗粒。瘤细胞靠近细胞膜可有小的空泡和伪足。POX和NAE均为阴性,PAS为阳性,且呈现大块状、颗粒状或圆珠样阳性。
病理改变上,典型BPDCN形态为真皮层内见肿瘤细胞致密、弥漫分布,瘤细胞中等大小、均一,核形不规则,胞内可见细团块状染色质,不见核仁或核仁不明显,分裂象常见。病变可侵犯至皮下脂肪组织,但一般不侵及表皮,皮肤附属器可被破坏,一般无血管侵犯及坏死。病灶内一般无成熟的炎症细胞浸润。BPDCN的皮损部位表皮层及浸润区域之间会有一条明显的无细胞浸润带(Grenz带),这也是BPDCN的主要诊断要点。

图片来自WHO
肿瘤细胞免疫表型对BPDCN的诊断起重要作用,肿瘤细胞通常共表达CD4和CD56,同时表达浆细胞样树突细胞标志物CD303、CD123、TCL1、CD2AP,不表达淋巴系、NK系及髓系标志物。50%的病例表达CD68,在淋系和髓系相关抗原中,CD7和CH33相对常见,有些病例表达CD2、CD36和CD38。而CD3、CD5、CD13、CD16、CD19、CD20、CD79a、溶菌酶和MPO总是阴性,约30%的患者表达TdT。CD34和CD117为阴性。BPDCN在疾病的进展过程中,免疫表型变化多样,若表达CD117或MPO阳性,可能提示BPDCN向急性髓细胞白血病转化的可能。
虽然约60%的BPDCN患者可以存在遗传学异常,复杂核型常见,但目前还没有发现特异性改变,急性白血病相关基因均为阴性。9p21缺少与预后不良可能相关。
案例总结
本病例血常规细胞形态可见少量肿瘤细胞,骨髓见到较多的肿瘤细胞;从细胞形态学来看,该肿瘤细胞中等大小,核不规则,染色质细腻,有一个或多个小核仁。胞质少,灰蓝色,无颗粒,部分有伪足及长拖尾。此形态符合树突细胞典型形态,与WHO诊断标准图谱上的形态极为相似,因此形态学上需要考虑BPDCN。
由于绝大多数BPDCN病例的最初表象是皮疹,于是,我们经跟临床大夫沟通后来到病房,检查病人身上的皮疹情况,并在病房与临床大夫进行面对面讨论沟通,跟临床大夫说明我们的诊断方向,并提出进一步检查的方向建议。BPDCN诊断需要结合临床、病理形态及组化、骨髓细胞形态学及化学染色、流式细胞学检查等多种检查综合分析。
由此可见,首先对我们自身来讲,要有扎实的理论基础和临床工作经验,在工作中主动学习临床医学和检验医学的专业知识,不断提升自己的知识储备和工作能力,这样才能在碰到罕见病例时,能将检查结果结合患者临床表现等进行综合分析。其次,工作中应积极与临床沟通交流,主动给临床医生提出进一步检查的建议,为临床进一步明确诊断提供帮助,协助临床做出正确的诊断。
专家点评
山东第一医科大学附属省立医院临床医学检验部沈亚娟
母细胞性浆细胞样树突细胞肿瘤(BPDCN)是一种罕见的血液肿瘤,此病例是我院诊断的首例,同时侵犯了皮肤、骨髓、血液及淋巴结,骨髓涂片中可观察到BPDCN独特的细胞形态,是一例非常典型的病例。作者从最早送检到检验科的标本血常规说起,按时间顺序展示了血细胞分析仪检测结果及显微镜下血细胞形态,临床症状,骨髓细胞形态学、免疫分型、染色体和基因检测结果,以及骨髓、皮肤、淋巴结的病理结果,最终明确诊断。患者的治疗方案、治疗效果及预后情况也做了介绍。通过本病例的分享,使大家全面了解了BPDCN这样一个罕见且典型病例的诊疗全过程。
此病例还展示了从接触到骨髓标本起,到最终明确诊断乃至后续的治疗过程,都与临床医生进行了全面、深入地沟通,期间还跑到病房去观察患者全身皮疹情况。因此,本案例分析不仅体现了血液肿瘤MICMC联合、精准检测的重要性,还充分说明检验与临床经常、及时、有效沟通的必要性。
参考文献
[1]SwerdlowSH,Campo E, Harris NL, et al. (Eds) : WHO Classification of Tumours ofHaematopoietic and Lymphoid Tissues (Revised 4th edition). IARC: Lyon 2017.
[2]Garnache-OttouF, Vidal C, Biichl é S, et al. How should we diagnose and treat blasticplasmacytoid dendritic cell neoplasm patients?BloodAdv. 2019;3(24):42384251.
[3]VenugopalS, Zhou S, El Jamal SM, et al. Blastic Plasmacytoid DendriticCellNeoplasm-Current Insights.Clin LymphomaMyeloma Leuk. 2019;19(9):545-554.
[4]KhouryJD. Blastic Plasmacytoid Dendritic Cell Neoplasm.CurrHematol Malig Rep. 2018;13(6):477-483
[5]儿童母细胞性浆细胞样树突细胞瘤1例诊治及移植后MRD转阳后相关治疗2022年27卷2期 127-128页


