液体耐受性和静脉淤血:解开液体状态的细微差别
时间:2024-06-18 19:01:39 热度:37.1℃ 作者:网络
液体耐受性的概念,指的是患者在不遭受容量过负荷和器官功能障碍的危害下,能够进行液体扩张的能力,这一概念在重症监护文献和临床实践中日益受到重视。越来越多的证据表明液体过负荷对患者有不利影响。生理上讲,即使已经存在一定程度的静脉淤血,全身静脉回流仍然可以增加,这是有道理的。过去,Patterson和Starling报告了在液体诱导的右心室(RV)衰竭之前存在一个过渡阶段,在这个阶段尽管右心房压力(RAP)略有升高,右心室仍然可以在其正常未应激容量之上工作,增加RV流入量仍然可以增加RV流出量。
最近,Muñoz等人前瞻性地报道了在接受去甲肾上腺素输注的90名机械通气患者中,与没有FR标志物的患者相比,静脉淤血的标志物经常与液体反应性(FR)的标志物以相似的几率共存,这一结果并不完全出乎意料。在FR策略时代之初,Osman等人报告说,在液体反应性患者中,中心静脉压(CVP)和肺动脉闭塞压(PAOP)可能显著升高,表明存在一定程度的充血。这强调了重症医师需要更好地理解液体扩张的需求和潜在适应症。液体耐受性的概念提出了关于液体治疗对心输出量的临床益处以及其潜在风险的至关重要的问题,即使在有液体反应性患者中,也可能加剧静脉淤血。换句话说,它强调在休克患者中,即使是那些具有液体反应性的患者,适当的治疗方式可能也并不应该总是给予更多的液体输注。
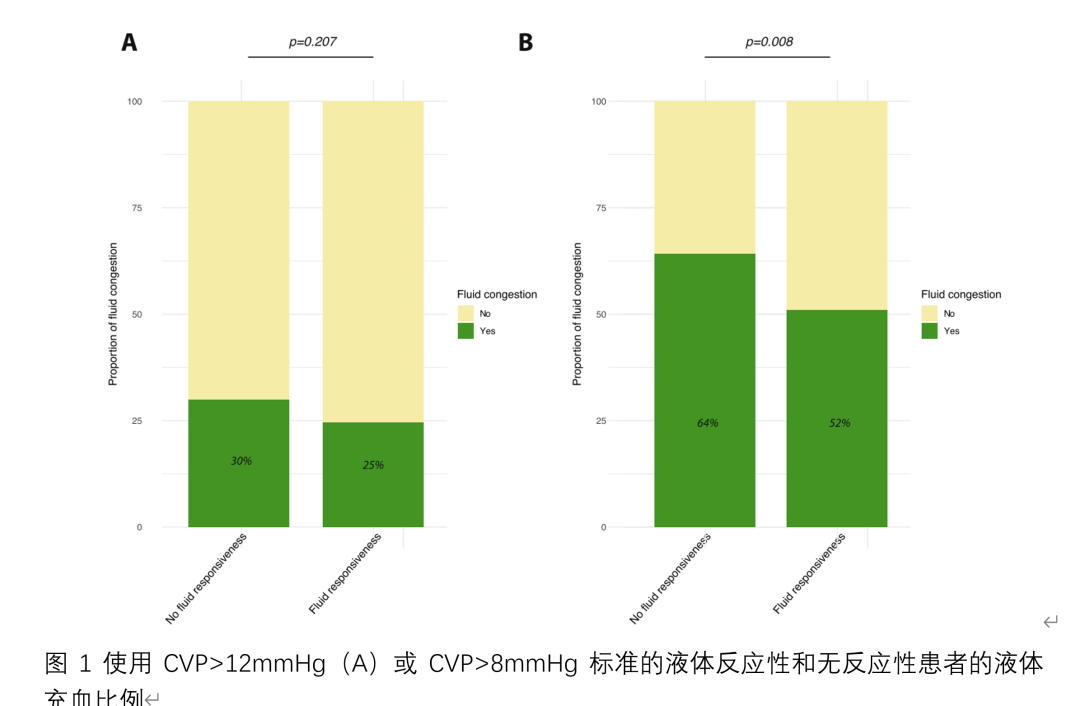
在这篇文章中,我们使用原始数据,强调了淤血指标的临床意义的模糊性,并试图澄清和讨论液体耐受性的概念。静脉淤血的一个经典标志物是CVP,它是RAP的替代指标。Pesenti等人很好地重新强调了监测CVP的重要性。CVP是全身静脉回流的下游压力,然后作用于器官灌注和功能。Chen等人报告说,入院时CVP与危重患者急性肾损伤风险增加相关,每增加1 cmH2O的CVP,风险比为1.02 [1.00–1.03]。Mullens等人在145名接受强化医疗治疗的晚期失代偿心力衰竭患者中报告说,尽管心脏指数正常,但CVP≥8 mmHg的患者肾功能恶化的风险比CVP < 8 mmHg的患者高得多。定义静脉淤血的CVP最佳阈值是具有挑战性的,Muñoz等人所做的选择12 mmHg的阈值可能低估了液体反应性患者的静脉淤血。除了Mullens等人的论文,Boyd等人在对VASST试验的重新分析中提到,CVP在8–12 mmHg的感染性休克患者已经比CVP < 8 mmHg的患者有更高的死亡率。在我们的Hemopred数据库中,有540名有循环衰竭的有创机械通气患者,我们探索了使用被动抬腿试验(PLR)反应定义的FR和CVP之间的关系。当应用12 mmHg的阈值时,只有25%的液体反应性患者可能表现出静脉淤血,与无液体反应性患者观察到的比率相似(图1, A)。然而,当阈值设为8 mmHg时,这在无液体反应性患者中比有液体反应性患者更常见(分别为64%和52%,p = 0.008,图1,B)。有趣的是,这项研究中的一线医生可能考虑了液体耐受性的概念。事实上,CVP > 8 mmHg的液体反应性患者倾向于接受液体扩容的频率比CVP < 8 mmHg的患者低(分别为57/85,67%和80/100,80%,p = 0.067)。
除了阈值,CVP评估静脉淤血的另一个潜在限制是它不直接提供有关器官灌注的信息。已经提出了其他方法来检测静脉淤血,,如静脉超量超声(VExUS)评分。Ultravilla-Alvarez等人在60名心脏手术后患者中报告说,VExUS评分与平均全身充盈压正相关。然而,在Andrei等人进行的前瞻性观察性研究中,对145名危重患者进行的研究发现,这个评分远非完美,因为它与入院时或第2天或第3天的急性肾损伤都没有关联。在他们的研究中,Muñoz等人定义了静脉淤血,如果至少存在以下参数之一,CVP > 12 mmHg,VExUS评分 > 1,E/E' > 10和肺部超声评分 > 10,后两者是肺充血的标志物。他们报告说,53%的有FR标志物的患者表现出静脉淤血的表现,而有趣的是,当仅使用CVP > 12 mmHg或VExUS评分 > 1时,这一比例下降到了25%。
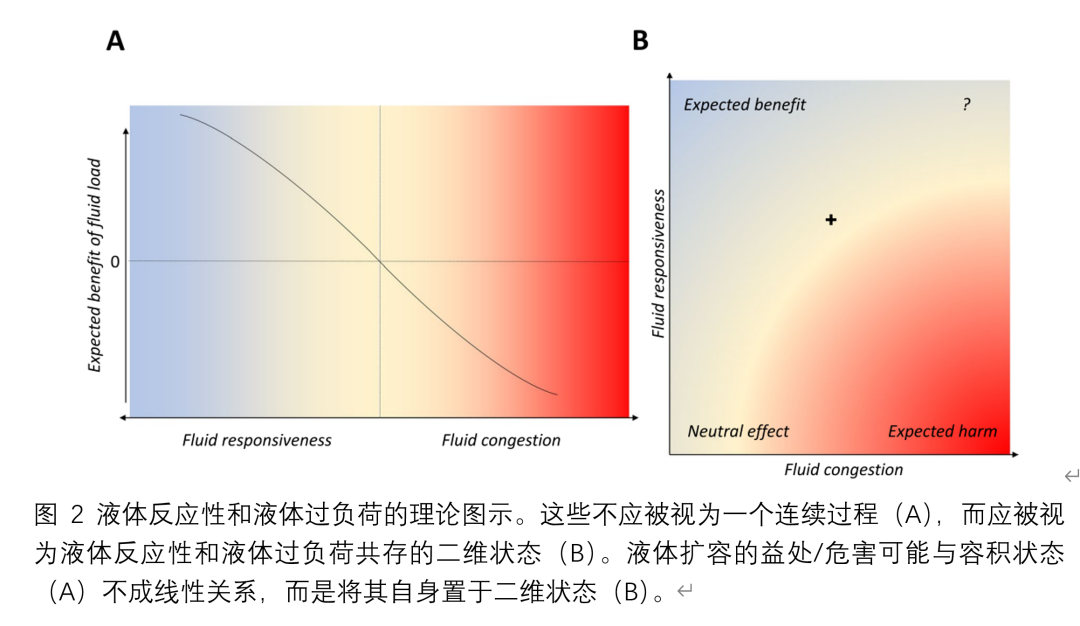
液体耐受性的概念非常有趣,使我们从液体过负荷和液体反应性作为连续的简单视角(图2A)转变为更加细致的理解,其中静脉淤血和液体具有反应性的标志同时存在(图2B)。 然而,我们的研究结果强调了定义静脉充血的困难性,不像液体反应性那么容易,同时对根据预先定义的阈值来判断静脉充血也充满疑问,对于仍处于休克但已经有一定程度静脉充血的患者中进行液体扩容的指征也需要进一步研究。人们可能会认为,即使在持续循环衰竭的情况下,有直接或间接静脉淤血迹象的患者也不应该再进行液体扩容,但将静脉淤血指标转化为液体扩容的危害性影响仍然是一个未解决的问题。未来的研究应该更深入地理解这些相互交织的概念的临床影响,旨在指导优化危重患者液体管理的治疗策略。我们期待在这一重要的重症监护领域中正在进行的研究中做出贡献。