BMJ:真实世界研究显示SGLT-2i类药物能降低死亡风险降低25%!
时间:2024-11-10 06:00:14 热度:37.1℃ 作者:网络
呼吸困难、疲乏和液体潴留(肺瘀血、体循环瘀血及外周血肿)等,均为心衰的表现。其中约半数心衰患者为射血分数降低的心衰(HFrEF)。这类患者死亡率较高,入院后5年生存率仅为25%,是临床关注的重点人群。钠-葡萄糖协同转运蛋白-2(SGLT-2)抑制剂是糖尿病的常用药物,在心衰治疗、心血管结局等方面展现出益处。2020年和2021年时,欧洲药品管理局(EMA)和美国FDA就分别批准SGLT-2抑制剂——达格列净和恩格列净用于治疗HFrEF,这两款药物也被主要心衰指南纳入推荐用药。
尽管有可靠的临床试验证据支持SGLT-2抑制剂在治疗心衰方面的疗效,但考虑到临床试验有着严格的纳入和排除入组患者标准,而临床实践中个体差异性较大,患者结局将因基线风险、疾病发展过程等存在不同,临床实践中SGLT-2抑制剂在广泛心衰患者中应用的实际有效性仍有待进一步明确。
基于此,来自丹麦血清研究所、瑞典罗林斯卡学院、丹麦哥本哈根大学的研究团队进行了一项“真实世界研究”分析,超过2万人的研究证实,SGLT-2抑制剂可将HFrEF患者全因死亡风险降低25%,证实了SGLT-2抑制剂在真实临床环境和关键临床亚组(包括糖尿病和非糖尿病患者)中的有效性。该研究结果发表于《英国医学杂志》(The BMJ)。
The BMJ发表的同期社论指出:“临床实践中,SGLT-2抑制剂并未得到充分的使用,一方面是临床医生担忧用药后出现血糖正常的糖尿病酮症酸中毒(EDKA),另一方面,患者病情的复杂性也会影响临床用药。本次研究充分证实了SGLT-2抑制剂在临床试验以外环境中治疗心衰,并不会对患者产生非预期的额外损害,这将有利于未来临床实践中更为合理地使用SGLT-2抑制剂”。

这是一项在丹麦进行的研究,数据来源于丹麦心衰登记系统(DHR)和丹麦国家登记系统。研究纳入了年龄≥45岁且左心室射血分数≤40%的患者,其中开始接受SGLT-2抑制剂(达格列净和恩格列净)治疗心衰的患者视为SGLT-2抑制剂组(6776例),而接受标准药物治疗的患者视为标准药物治疗组(14686例),对比两组患者的全因死亡率、心血管死亡率、因心衰住院发生率以及这些指标的复合终点。
SGLT-2抑制剂组和标准药物治疗组中位治疗持续时间分别为0.8年和1.1年。研究结果显示,随访期间,SGLT-2抑制剂组患者死亡率低于标准药物治疗组[374例(发生率为5.8/100人-年)vs. 1602例(发生率为8.5/100人-年)]。相比于标准药物治疗,使用SGLT-2抑制剂的患者全因死亡相对风险降低25%(HR=0.75,95%CI:0.66~0.85),绝对死亡率低1.6%。
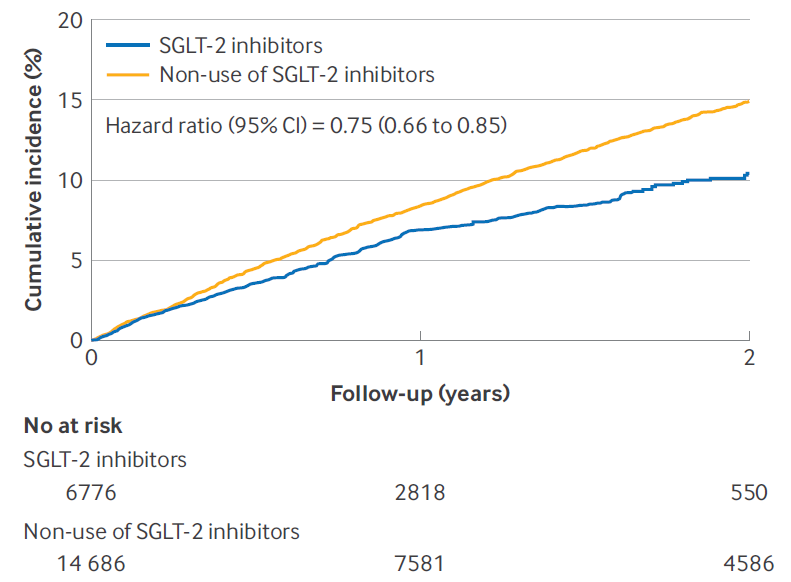
随访期内,使用SGLT-2抑制剂(蓝色)与标准药物治疗(橙色)的患者全因死亡率累积曲线(图片来源:参考文献[1])
相比于标准药物治疗,使用SGLT-2抑制剂的患者心血管死亡风险降低23%(HR=0.77,95%CI:0.64~0.92),但心血管死亡、心衰住院、仅因心衰住院的复合终点无差异。
研究人员还根据性别、年龄、是否罹患2型糖尿病等对患者进行亚组分类分析。结果显示,尽管不同亚组接受不同治疗方案的患者死亡率之间存在差异,但未观察到统计学差异性。HFrEF伴有或不伴有2型糖尿病的患者全因死亡率风险相似。
总之,本次研究结果显示,使用SGLT-2抑制剂与HFrEF患者全因死亡风险和心血管死亡风险显著降低相关,证实了SGLT-2抑制剂在真实临床环境中的有效性,并提供了其在关键临床亚组(包括糖尿病和非糖尿病)患者中使用的有效性数据。
参考资料
[1] Svanström H, Mkoma GF, Hviid A, et al. SGLT-2 inhibitors and mortality among patients with heart failure with reduced ejection fraction: linked database study. BMJ. 2024 Nov 6;387:e080925. doi: 10.1136/bmj-2024-080925.
[2] Manja V, Heidenreich P. Safety of sodium-glucose cotransporter-2 inhibitors for heart failure. BMJ. 2024 Nov 6;387:q2424. doi: 10.1136/bmj.q2424.
[3] 中华医学会心血管病学分会,中国医师协会心血管内科医师分会,中国医师协会心力衰竭专业委员会,等. 中国心力衰竭诊断和治疗指南2024[J].中华心血管病杂志,2024,52(03):235-275. DOI:10.3760/cma.j.cn112148-20231101-00405


