【麻案精析】刚完成中心静脉置管,就发生过敏性休克:原因你想到了吗?
时间:2025-02-25 12:11:25 热度:37.1℃ 作者:网络
中心静脉导管置入术是围手术期常见操作,也是进行静脉液体输注的重要通路。部分中心静脉导管含抗菌涂层,以减少导管相关性血流感染。氯己定是一种合成的双胍类化合物,既可用作导管抗菌涂层,也常作为皮肤消毒剂和清洁剂。含氯己定浸渍的中心静脉导管大约在1990年首次应用于临床实践。但是,氯己定的广泛使用增加了普通人群致敏的风险。
本期的麻案精析,将带来三个病例,对与中心静脉导管穿刺相关的过敏,予以分析。
病例1
2025年2月10日,Case Reports in Anesthesiology发表来自美国马里兰大学医学中心麻醉科的病例报道,描述了一例深静脉穿刺置管后发生的过敏性休克的病例。
患者,男性,57岁,既往无重大病史,也无已知的过敏史。患者曾因腰椎管狭窄和L5-S1椎体滑脱,接受L5-S1前路腰椎椎间融合术,但术后一年出现腰痛加剧。此次入院拟取出内固定并对L5-S1进行翻修,同时进行后路减压和融合。
手术当天,患者无发热, HR为84bpm,血压142/78 mmHg,室内吸空气时SpO2为98%。患者自述功能状态良好, METS>4。鉴于整体健康和功能状况,手术当天除进行血型和筛查外,未采集其他实验室检查样本。进入手术室后,患者通过面罩进行预吸氧。麻醉诱导使用150mg丙泊酚、2mg咪达唑仑和0.1mg芬太尼,随后给予100 mg罗库溴铵进行肌松。使用8.0号气管导管一次插管成功。患者置入了两条大口径外周静脉导管,并放置了桡动脉置管以密切监测血流动力学。
随后,在使用2%氯己定进行皮肤消毒后,将一根双腔中心静脉导管置入右侧颈内静脉。导管置入后进行了压力测定,确认导管位于静脉内,且在操作过程中患者生命体征保持稳定。然而,在导管置入约2min后,患者出现严重的血流动力学不稳定, MAP从78(102/65)降至26(30/24),心率从75bpm升至168bpm。
为进行复苏,患者接受4 L晶体液输注,以及0.2mg去氧肾上腺素、50mg麻黄碱和2g氯化钙(分次给药)。但是,这些干预措施并未使患者血流动力学得到改善,患者仍处于顽固性休克状态。随后,停用所有麻醉药物,并给予6次0.1mg肾上腺素静脉推注,之后开始持续输注肾上腺素。经过肾上腺素治疗,约在最初病情恶化15min后,患者血压趋于稳定(图1)。此时,动脉血气分析结果显示:pH7.26,二氧化碳分压48 mmHg,氧分压316 mmHg,碳酸氢根21 mmol/L,碱剩余 -5.6 mmol/L,乳酸2.1 mmol/L。实验室检查显示,血钾2.7 mmol/L,血钙1.30 mmol/L,血钠138 mmol/L。整个过程中,呼气末二氧化碳分压在30-40 mmHg之间。
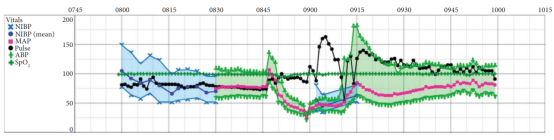
图1 术中麻醉记录单所记录的患者血压、心率等生命体征的变化
患者病情稳定后,在手术室通过透视确认中心静脉导管位置正确。术中TEE显示存在轻度收缩期前向运动,但无明显左心室流出道梗阻,左心室和右心室功能正常,心室壁运动正常,无心包积液迹象(图2)。此时,发现患者面部明显水肿、嘴唇肿胀。考虑到可能发生过敏反应,手术被迫中止,并采集了类胰蛋白酶水平检测样本。患者被转送至外科ICU进行术后监测,术中采集的类胰蛋白酶水平检测结果证实了过敏反应的诊断。随后取出中心静脉导管,并很快停止肾上腺素输注。患者在2天后出院,计划1周后重新安排手术。
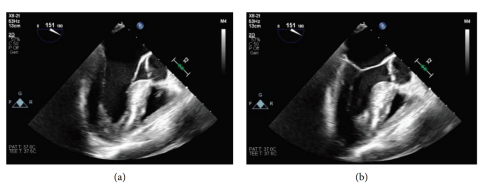
图2 TEE显示存在轻度收缩期前向运动,(a)为舒张期,(b)为收缩期
出院时,因为高度怀疑氯己定和非去极化神经肌肉阻滞药是此次过敏反应的潜在原因,建议患者进行皮肤点刺试验。然而,由于患者脊柱病变不稳定,存在永久性神经损伤风险,皮肤点刺试验被推迟。
患者出院1周后重新安排了手术,避免使用氯己定消毒剂和含氯己定浸渍的中心静脉导管。此外,后续手术中使用琥珀酰胆碱替代罗库溴铵。作为额外预防措施,在麻醉诱导后不久,给患者静脉注射了50 mg苯海拉明和125 mg甲泼尼龙。此次手术未置入中心静脉导管,患者手术耐受良好。随后,过敏专科医师进行的皮肤点刺试验显示患者对氯己定过敏。
病例2
2024年2月,Journal of Allergy and Clinical Immunology: Global报道了来自美国德州某医院的术中的持续过敏病例。
患者,男性,55岁,既往慢性胰腺炎病史,因中上腹疼痛加剧被转诊至肝胆外科门诊。经过全面评估,医师认为患者应接受胰十二指肠切除术(Whipple手术)。患者自述对氢吗啡酮、右丙氧芬和红霉素过敏,接触后均会出现荨麻疹,但此前并无过敏反应史。
患者麻醉诱导采用标准方案,使用丙泊酚、罗库溴铵、利多卡因和芬太尼。同时,同时按计划实施右侧桡动脉置管和右侧颈内静脉中心静脉导管。为控制术后疼痛,还进行腹横肌平面阻滞和腰方肌阻滞,所用药物为脂质体布比卡因。
手术按照医院规定的流程进行术前准备。在麻醉诱导完成40min后,在置入经右颈内静脉的中心静脉导管前,使用葡萄糖氯己定对患者腹部和颈部皮肤进行消毒。但是,在消毒后几分钟内,患者躯干、腹部和骨盆部位出现融合性非红斑性荨麻疹,血流动力学指标尚稳定。随即给患者静脉注射苯海拉明、肌肉注射肾上腺素和静脉注射地塞米松。双肺听诊未闻及哮鸣音,气道峰压也正常。鉴于患者血流动力学稳定,手术团队决定继续手术。
手术开始时,腹壁切开过程顺利。当手术团队开始操作小肠时,患者血压迅速下降(MAP降至59 mmHg)。起初怀疑低血压是由下腔静脉受压引起。停止小肠操作并给予去甲肾上腺素后(麻醉诱导后58min),患者血压恢复正常(MAP达到75 mmHg)。随后,外科医师继续操作肠管和肠系膜,并将其放置在患者腹部皮肤上。麻醉诱导后61min时,尽管已经多次推注去甲肾上腺素、血管加压素和肾上腺素,患者的MAP仍只有63 mmHg,随后更是骤降至42 mmHg,不得不追加肾上腺素、血管加压素和去甲肾上腺素。但从首次测量血压开始,患者心率始终维持在62-82bpm。
随后,持续输注去甲肾上腺素、肾上腺素和血管加压素,并间断推注去甲肾上腺素和肾上腺素。此时,患者腹部仍残留氯己定,肠管也仍放在腹部皮肤上。尽管多次使用大剂量血管活性药物,但患者血流动力学状态仍未改善,因此诊断为休克,鉴别诊断考虑过敏性休克或心源性休克。麻醉医师指示手术团队暂停手术,外科医师迅速将肠管回纳,并妥善关闭腹腔。此时,患者SpO2降至82%,于是进行动脉血气分析,结果提示通气不足。使用软吸痰管对患者气管插管进行吸痰,仅吸出少量清亮黏液,SpO2并未改善。
为排查心脏方面的病因,进行了TEE检查。结果显示,左心室功能亢进,射血分数为70%,右心室大小和收缩功能正常,无心包积液。心电图显示为正常窦性心律。胸部X光片也未发现急性心肺疾病的迹象。随后,手术团队用酒精和生理盐水擦拭患者腹部,清除残留的氯己定,并初步诊断为过敏性休克。几分钟后,氯己定从皮肤上清除,患者MAP升至71 mmHg,SpO2达到99%。
患者在持续输注肾上腺素和去甲肾上腺素的情况下,被转送至ICU,并于次日拔除气管导管。ICU体格检查显示,患者荨麻疹和支气管痉挛症状已消失。术后第3天,患者顺利出院,未出现其他并发症。术中采集的血清类胰蛋白酶样本检测值为318 ng/mL(正常参考值≤10.9 ng/mL),证实了过敏反应的诊断。
在随后访谈中,患者回忆起20年前担任手术洗手护士期间,接触4.0%葡萄糖氯己定溶液后,双手和前臂出现皮疹,停用该产品后皮疹消退。由专业过敏科医师进行的门诊皮肤点刺试验显示,患者对手术室中最易引发过敏反应的两种药物——头孢唑林和罗库溴铵均呈阴性反应,但对氯己定呈阳性反应。皮肤点刺试验的详细信息,包括使用的浓度和溶液等,见表1。结合类胰蛋白酶水平显著升高的结果,可确诊患者的过敏反应是由接触氯己定引起。
表1 患者点刺实验结果

病例3
2023年6月,J Anesth 发表来自日本名古屋大学附属医院麻醉科的病例报道,描述了使用氯己定溶液进行中心静脉穿刺置管前皮肤消毒所致危及生命的全身过敏反应1例。
患者,男性,85岁,既往无已知过敏史,因严重主动脉瓣狭窄计划行经导管主动脉瓣植入术。在使用咪达唑仑、芬太尼和罗库溴铵进行全身麻醉诱导前,持续给予去氧肾上腺素,患者气管插管过程顺利。在使用聚维酮碘消毒后,置入导尿管。此时,患者血流动力学稳定。随后,用70%酒精配制的1%葡萄糖氯己定对患者颈部进行消毒,并将一根三腔不含氯己定的中心静脉导管置入右侧颈内静脉。几分钟内,患者MAP降至20 mmHg,并出现无脉性电活动。立即进行心肺复苏,并静脉推注1mg肾上腺素。考虑到血流动力学崩溃可能由麻醉药的降压作用引起,在总共给予3mg肾上腺素后,启动紧急静脉-动脉体外膜肺氧合(VA-ECMO)治疗,患者血流动力学逐渐稳定。
手术按计划进行,主动脉瓣置换术后继续使用VA-ECMO。手术结束移除手术单时,发现患者全身出现荨麻疹,因此怀疑发生过敏反应。患者被转至外科ICU,并于当天拔除气管插管,未出现后遗症。五周后,对罗库溴铵、咪达唑仑和氯己定进行皮肤点刺试验和嗜碱性粒细胞活化试验(BAT)。皮肤点刺试验中,阳性对照的风团为7 mm,仅0.1%的氯己定就出现阳性反应(风团4 mm)。BAT检测结果显示,只有氯己定呈阳性反应(0.1 μg/mL浓度下,55.8%的嗜碱性粒细胞被激活)。血液检查显示,氯己定特异性免疫球蛋白E(IgE)呈阳性,症状发作2h后血清类胰蛋白酶升高至65.1 μg/L,而发作24h后测量值为12.9 μg/L。根据阳性的诊断检测结果,确诊患者为氯己定过敏反应,医师强烈建议患者严格避免使用氯己定。
麻案精析的评述
氯己定过敏虽属罕见,但其引发的过敏性休克具有起病急骤、进展迅猛的特点,需与围手术期更常见的药物过敏(如肌松药、抗生素)共同纳入麻醉医师的鉴别诊断体系。这三篇病例均聚焦于氯己定引发的过敏反应,为临床医师敲响了安全用药的警钟。
氯己定作为广泛应用的消毒剂,虽能有效预防感染,但潜在的过敏风险不容小觑。这些病例提醒我们,在使用氯己定的过程中,必须严格评估患者的过敏史,密切观察患者的反应,确保患者的安全。以下结合三例氯己定过敏病例,从诊断、处理及预防角度进行深度剖析,并对比其他常见过敏原的管理要点。
一、病例点评和分析
病例1 氯己定涂层中心静脉导管引发的速发型过敏性休克
该病例的独特之处在于,过敏反应是在中心静脉导管置入后迅速发生的,且症状严重。这表明,在中心静脉导管置入过程中,使用的氯己定可能通过导管进入患者体内,引发过敏反应。这一病例提醒我们,在进行中心静脉导管置入等操作时,应严格遵循操作规程,确保消毒过程的安全性。
核心问题:
1、诊断及时性:术中快速识别过敏性休克(结合低血压、面部水肿及类胰蛋白酶升高)是核心。但是,患者在经历4L晶体液、苯肾上腺素及钙剂无效后,才接受肾上腺素分次推注。根据《2020世界过敏组织严重过敏反应指导意见》,肾上腺素应在确诊后立即肌注或静脉推注(0.01 mg/kg),而非阶梯式尝试其他升压药。
2、过敏原清除不足:中心静脉导管在循环稳定后才移除,可能延长了过敏原暴露时间。建议在高度怀疑氯己定过敏时,立即拔除并更换皮肤消毒剂。
3、术前风险评估缺失:患者虽无已知过敏史,但未询问职业暴露史(如医疗从业者接触消毒剂的可能性)。
病例2 皮肤消毒引发持续性过敏反应的教训
该病例的特点是过敏反应在手术过程中持续存在,对患者的生命体征造成了严重影响。患者在接触氯己定后,出现了荨麻疹、低血压等症状,且这些症状在手术过程中持续存在,对治疗产生了挑战。这一病例提醒我们,在手术过程中,一旦出现过敏反应,应立即停止使用可疑的过敏原,并采取有效的治疗措施。同时,这也强调了在手术过程中,对患者的生命体征进行持续监测的重要性。
1、过敏原持续暴露:术中未及时清除皮肤残留氯己定(肠道接触消毒区域加速吸收),导致升压药需求异常增高(肾上腺素10 mg+去甲肾上腺素4 mg+加压素20 U)。
2、术前病史采集不足:患者20年前曾因接触氯己定出现皮疹,但未在术前评估中被识别为高危因素。
改进建议:
1、术中过敏原清除流程:出现过敏症状后,立即用生理盐水彻底清洁消毒区域,尤其避免内脏与消毒皮肤直接接触。
2、术前高危人群标记:对医疗从业者、反复手术患者建立氯己定过敏标签,术前强制使用替代消毒剂(如聚维酮碘)。
病例3 皮肤消毒导致无脉性电活动的极危重过敏启示
该病例提醒我们,即使是在看似安全的操作中,也可能存在潜在的风险。在这个病例中,患者在使用氯己定进行皮肤消毒后,迅速出现了严重的过敏反应,包括低血压和无脉电活动。这表明,即使是局部使用氯己定,也可能引发全身性的过敏反应。这一病例的独特之处在于,它强调了即使是在使用不含氯己定的医疗器械时,也不能忽视皮肤准备过程中使用的氯己定可能带来的风险。
综合这三个病例,我们可以得出以下结论:首先,氯己定过敏反应在围手术期并不罕见,且可能导致严重的后果,甚至危及生命。其次,过敏反应的发生可能与多种因素有关,包括患者的过敏史、接触氯己定的途径和剂量等。因此,在围手术期使用氯己定前,应详细询问患者的过敏史,对有过敏风险的患者进行筛查。此外,在使用氯己定的过程中,应密切观察患者的反应,一旦出现过敏症状,应立即停止使用,并采取有效的治疗措施。
二、围术期过敏管理的共性原则与特殊考量
世界过敏组织严重过敏反应委员会,针对严重过敏反应提出了最新定义。严重过敏反应是系统性的超敏反应,通常发病迅速,可导致死亡,累及气道、呼吸和/或循环系统的重度反应,可危及生命,可能不合并典型的皮肤表现或循环休克症状。
严重过敏反应修订诊断标准

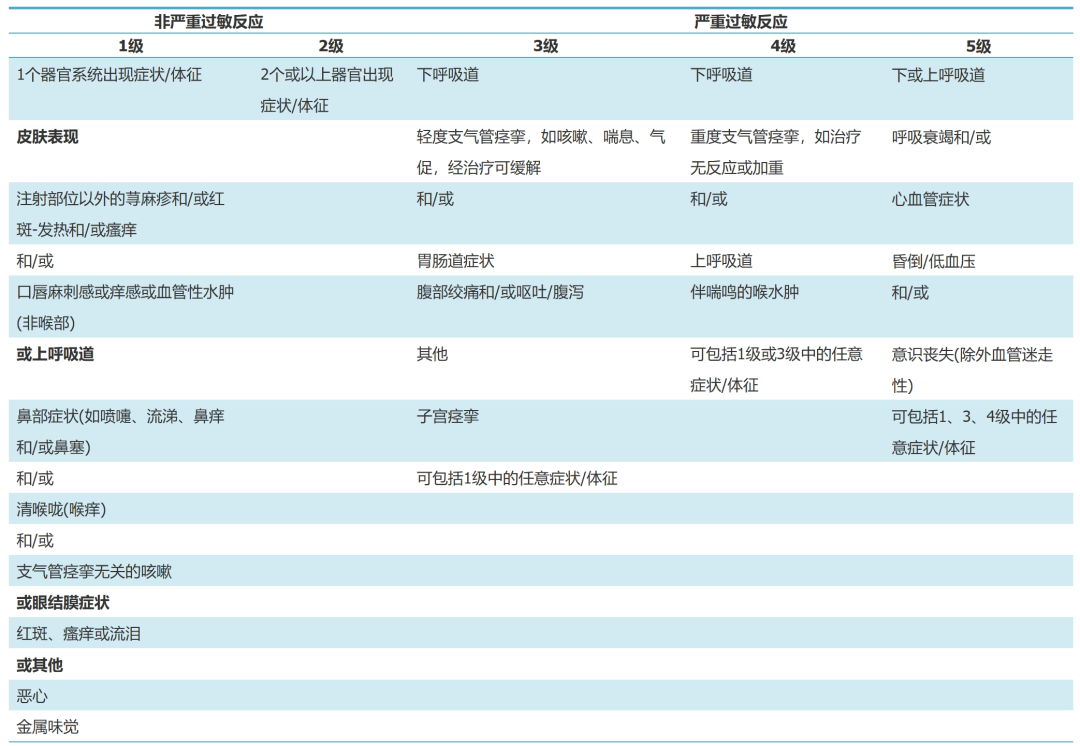
值得注意的是,尽管这三篇病例聚焦氯己定过敏,但在麻醉医师术中遇到的过敏情况里,罗库溴铵、抗生素等药物引发的过敏更为常见。罗库溴铵作为常用的神经肌肉阻滞剂,在快速诱导麻醉时广泛应用,因其结构中的季铵基团,易引发过敏反应。抗生素如青霉素、头孢菌素类,由于广泛用于预防和治疗手术感染,其过敏发生率也相对较高。这些常见过敏药物引发的过敏反应症状多样,从轻度的皮肤红斑、瘙痒,到严重的过敏性休克、喉头水肿等均有发生。
世界过敏组织全身过敏反应分级系统
在实施麻醉前,应予以详细的术前评估。应全面询问患者过敏史,包括药物、食物、环境过敏原接触情况,以及既往过敏反应的症状、严重程度和处理方式。对于有过敏史或特应性体质患者,重点标记并深入评估。结合患者病史和手术需求,有针对性地安排过敏原检测,如血清特异性IgE检测、皮肤点刺试验等,精准识别潜在过敏原,为麻醉和手术方案制定提供依据。
其次,依据术前评估结果,避免使用已知过敏物质。如对罗库溴铵过敏者,选用其他神经肌肉阻滞剂;对青霉素类抗生素过敏者,更换为合适的替代药物。选用一次性、低敏的手术材料,如乳胶过敏患者,采用乳胶替代品制作的手套、导管等,减少接触性过敏风险。
术中患者管理中,应持续、严密监测患者生命体征,如血压、心率、血氧饱和度、呼气末二氧化碳分压等,同时关注皮肤变化、气道压力、有无皮疹瘙痒等过敏早期表现。一旦怀疑过敏反应,立即停止接触可疑过敏原,保证气道通畅,必要时进行气管插管或气管切开。迅速建立多条静脉通路,快速补液纠正低血压,及时给予肾上腺素、糖皮质激素、抗组胺药等抗过敏药物,根据病情调整用药剂量和时机。
在术后PACU内应警惕迟发性过敏反应,尤其是术后24-48h内,重点关注生命体征、皮肤症状、呼吸道状况等。对发生过敏反应的患者,术后组织多学科团队复盘分析,总结经验教训,完善围术期过敏管理流程,提高团队整体应对能力。
对于患有肥大细胞增多症、自身免疫性疾病等特殊疾病的患者,其过敏反应风险更高且病情复杂。肥大细胞增多症患者体内肥大细胞异常增多,更易释放过敏介质;自身免疫性疾病患者免疫系统紊乱,可能对多种物质过敏。麻醉医师需与相关专科医师协作,制定个性化的围术期管理方案,加强监测和预防。
此外,随着医疗技术发展,新型麻醉药物、生物材料不断涌现。在使用这些新产品前,麻醉医师应充分了解其成分、过敏风险和不良反应,对首次使用的患者加强监测,积累临床经验,及时发现和处理潜在的过敏问题。
参考文献:
Ali Y, Gonzalez A, Pallan J, Bergbower EAS. A Rare Case of Intraoperative Anaphylaxis Secondary to Central Venous Catheter Placement: A Case Report. Case Rep Anesthesiol. 2025;2025:1310392. doi: 10.1155/cria/1310392.
Mitchell W, Moses M, Tolman A, Endsley D, Ok J, Jeyarajah R. Sustained intraoperative allergic reaction to chlorhexidine: Acase report. J Allergy Clin Immunol Glob. 2023 Dec 12;3(1):100201. doi: 10.1016/j.jacig.2023.100201.
Amano Y, Matsuura A, Tamura T, Kato Y, Kameyama N, Takazawa T, Nishiwaki K. Life-threatening chlorhexidine anaphylaxis caused by skin preparation before chlorhexidine-free central venous catheter insertion: a case report and literature review. J Anesth. 2023 Jun;37(3):474-481. doi: 10.1007/s00540-023-03189-1.
高琦, 殷菊, 徐保平, 等. 世界过敏组织严重过敏反应指导意见2020解读 [J] . 中华实用儿科临床杂志, 2021, 36(6) : 431-437. DOI: 10.3760/cma.j.cn101070-20210203-00152


